Monitieteinen analyysi ja toimenpide-ehdotukset
I. ABSTRAKTI
Tiivistelmä
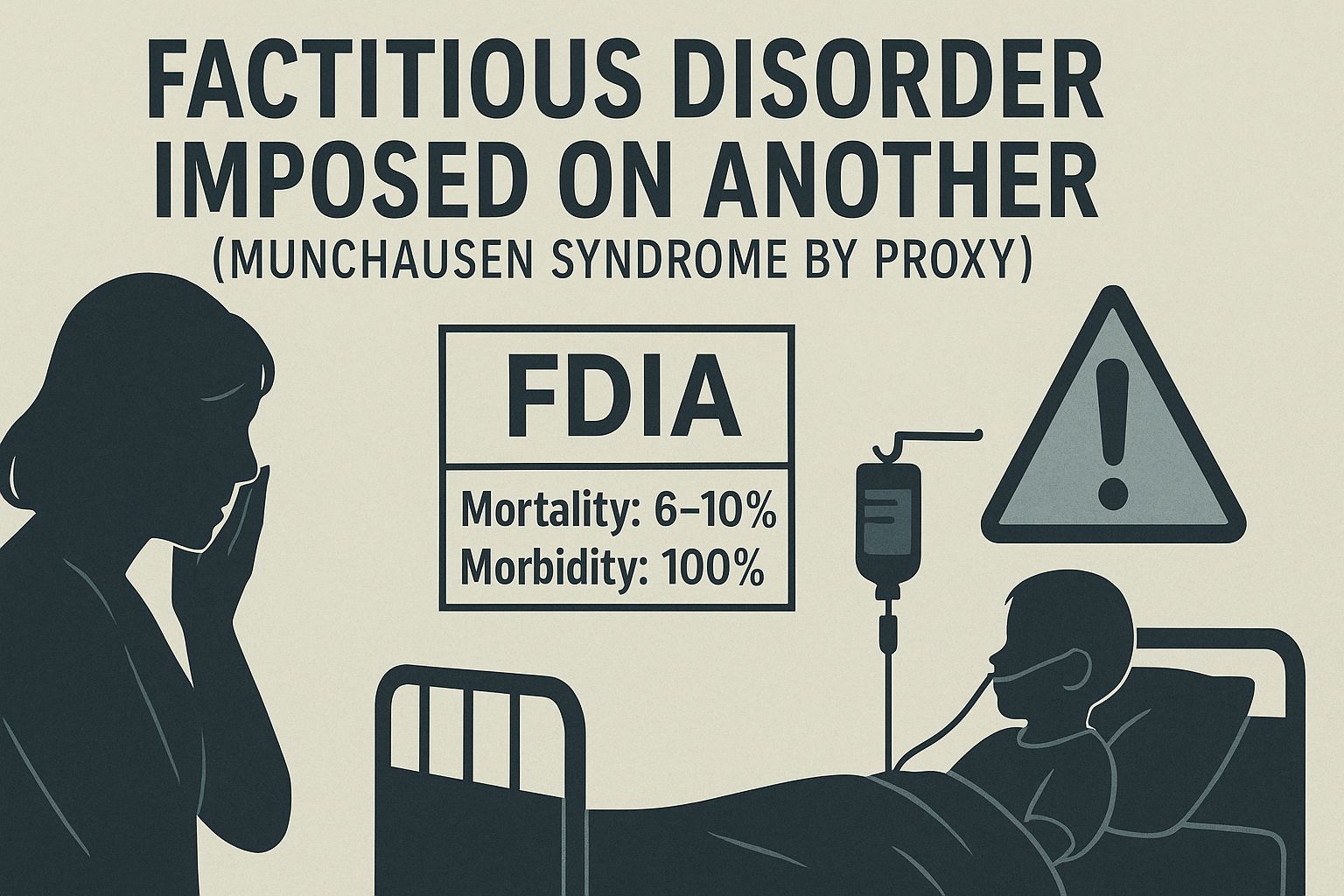
Factitious Disorder Imposed on Another (FDIA), aiemmin tunnettu nimellä Munchausen syndrome by proxy, on vakava lapsen kaltoinkohtelun muoto, jossa hoitaja sepittää, liioittelee tai aktiivisesti aiheuttaa sairauksia hoidettavalleen. Kansainvälisten tutkimusten mukaan FDIA:n kuolleisuus on 6–10 prosenttia ja sairastuvuus 100 prosenttia, mikä tekee siitä mahdollisesti tappavimman kaltoinkohtelun muodon. Suomessa ilmiötä ei ole systemaattisesti tutkittu, mikä jättää lukemattomia uhreja ilman asianmukaista tunnistamista, hoitoa ja oikeusturvaa.
Tämä monitieteinen artikkeli tarkastelee FDIA:n tunnistamisen haasteita, järjestelmän rakenteellisia puutteita sekä tekijöiden käyttämiä manipulaatiostrategioita suomalaisessa kontekstissa. Artikkeli analysoi diagnostiikan sokeita pisteitä, terveydenhuollon, lastensuojelun ja oikeusjärjestelmän välisiä tiedonkulun katkoksia sekä psykopaattisten piirteiden merkitystä FDIA-tekijöiden toiminnassa. Erityistä huomiota kiinnitetään ennaltaehkäisevän hyökkäyksen (pre-emptive strike) strategiaan, jossa tekijä leimaa uhrin tai tämän puolustajan epäluotettavaksi ennen paljastumistaan.
Artikkeli esittää konkreettisia protokollaehdotuksia diagnostiikan parantamiseksi, moniammatillisen yhteistyön kehittämiseksi sekä uhrien oikeusturvan vahvistamiseksi. Lisäksi artikkelissa annetaan toimintaohjeita uhreille ja heidän läheisilleen dokumentoinnin ja tiedonhankinnan merkityksestä.
Johtopäätöksenä todetaan, että FDIA:n tunnistamisen epäonnistuminen ei ole pelkästään yksittäisten ammattilaisten virhe, vaan rakenteellinen ongelma, joka edellyttää poliittista tahtoa, resursseja ja rohkeutta uudistaa nykyisiä käytäntöjä. Lapsen oikeus elämään, terveyteen ja turvallisuuteen on ehdoton ja järjestelmän on kyettävä voittamaan oma kieltämisensä tämän oikeuden turvaamiseksi.
Avainsanat: FDIA, Factitious Disorder Imposed on Another, Munchausen syndrome by proxy, lapseen kohdistuva kaltoinkohtelu, psykopatia, vieraannuttaminen, huoltokiusaaminen, lastensuojelu, diagnostiikka, manipulaatio, oikeusturva
Abstract
Factitious Disorder Imposed on Another (FDIA), previously known as Munchausen syndrome by proxy, is a severe form of child maltreatment in which a caregiver fabricates, exaggerates, or actively induces illness in a person under their care. International research indicates a mortality rate of 6–10% and morbidity of 100%, making FDIA potentially the most lethal form of child abuse. In Finland, this phenomenon has not been systematically studied, leaving countless victims without proper identification, treatment, and legal protection.
This multidisciplinary article examines the challenges of FDIA recognition, systemic structural deficiencies, and manipulation strategies employed by perpetrators within the Finnish context. The article analyzes diagnostic blind spots, communication gaps between healthcare, child protection services, and the legal system, as well as the significance of psychopathic traits in FDIA perpetrators. Particular attention is given to the pre-emptive strike strategy, whereby perpetrators discredit victims or their advocates before their own exposure.
The article presents concrete protocol recommendations for improving diagnostics, developing multiprofessional collaboration, and strengthening victims' legal protection. Additionally, guidance is provided for victims and their families regarding the importance of documentation and information acquisition.
The conclusion states that failure to identify FDIA is not merely an error by individual professionals but a structural problem requiring political will, resources, and courage to reform current practices. A child's right to life, health, and safety is absolute, and the system must overcome its own denial to protect this right.
Keywords: FDIA, Factitious Disorder Imposed on Another, Munchausen syndrome by proxy, child maltreatment, psychopathy, parental alienation, custody harassment, child protection, diagnostics, manipulation, legal protection
II. JOHDANTO
2.1 Tutkimuksen tausta ja merkitys
Factitious Disorder Imposed on Another (FDIA) edustaa kaltoinkohtelun muotoa, joka haastaa perustavanlaatuisesti käsityksemme vanhemmuudesta, hoivasta ja luottamuksesta. Häiriössä hoitaja, tyypillisesti lapsen vanhempi, sepittää tai aiheuttaa sairauksia hoidettavalleen saadakseen itselleen huomiota, sympatiaa tai muuta psykologista tyydytystä. Tekijä esiintyy usein poikkeuksellisen huolellisena ja omistautuneena vanhempana, mikä tekee tunnistamisesta erityisen vaikeaa.
Kansainväliset tutkimukset osoittavat FDIA:n olevan mahdollisesti tappavimpia kaltoinkohtelun muotoja. Kuolleisuusluvut vaihtelevat 6–10 prosentin välillä ja sairastuvuus on käytännössä 100 prosenttia, sillä jokainen uhri kärsii joko fyysisistä tai psykologisista seurauksista. Näiden lukujen valossa on hätkähdyttävää, että Suomessa aihetta ei ole systemaattisesti tutkittu.
Suomen Lääkärilehden vuoden 2018 katsausartikkelissa todetaan yksiselitteisesti: "Suomalaisia tutkimuksia aiheesta ei löytynyt." Tämä toteamus perustuu systemaattiseen kirjallisuushakuun, joka kattoi kansainväliset tietokannat. Tutkimusvaje ei tarkoita, ettei FDIA:ta esiintyisi Suomessa. Se tarkoittaa, että tapauksia ei tunnisteta tai dokumentoida oikein, diagnostiset kriteerit ovat tuntemattomia monille ammattilaisille, ilmiön laajuudesta ei ole luotettavaa tietoa ja uhrien oikeusturva jää toteutumatta.
Brittiläinen lastenlääkäri Chris Hobbs on todennut osuvasti: "Kun kyseessä on kaltoinkohtelu, lapsen tehokkaan suojelun pääasiallisin este on edelleen ongelman kieltäminen sen kaikissa muodoissaan." Tämä kieltäminen ilmenee sekä yksilötasolla, jossa ammattilaiset eivät halua uskoa vanhemman voivan vahingoittaa lastaan, että järjestelmätasolla, jossa rakenteelliset puutteet mahdollistavat kaltoinkohtelun jatkumisen.
Tämän artikkelin merkitys on toimia siltana kansainvälisen tutkimustiedon ja suomalaisen käytännön välillä. Artikkeli kokoaa yhteen hajallaan olevan tiedon, analysoi suomalaisen järjestelmän erityispiirteitä ja esittää konkreettisia toimenpide-ehdotuksia tilanteen korjaamiseksi.
2.2 Käsitteiden määrittely
2.2.1 Factitious Disorder Imposed on Another (FDIA)
FDIA on mielenterveyden häiriö, joka on määritelty sekä DSM-5-luokituksessa (koodi 300.19) että ICD-11-luokituksessa (koodi 6D51). Maailman terveysjärjestö WHO määrittelee FDIA:n tilaksi, jolle on ominaista "fyysisten, psykologisten tai käyttäytymiseen liittyvien oireiden, merkkien tai vammojen teeskentely, väärentäminen tai aiheuttaminen toisessa henkilössä, yleisimmin lapsessa."
FDIA eroaa teeskentelyhäiriöstä (Factitious Disorder Imposed on Self), jossa henkilö sepittää tai aiheuttaa oireita itselleen. FDIA:ssa uhri on toinen henkilö, useimmiten tekijän lapsi, mutta uhri voi olla myös vanhus, vammainen henkilö tai muu hoitosuhteessa oleva.
Keskeistä FDIA:n määritelmässä on, että tekijän motiivi ei ole ulkoinen hyöty, kuten taloudellinen etu tai vapautuminen vastuista, vaan sisäinen psykologinen tarve. Tämä erottaa FDIA:n simuloinnista (malingering), jossa motiivi on selkeästi ulkoinen.
2.2.2 Vieraannuttaminen
Vieraannuttaminen (parental alienation) tarkoittaa toimintaa, jossa vanhempi systemaattisesti pyrkii vieraannuttamaan lapsen toisesta vanhemmastaan. Vieraannuttaminen voi sisältää toisen vanhemman mustamaalaamista, lapsen manipuloimista toista vanhempaa vastaan, yhteydenpidon estämistä ja lapsen uskomusten vääristämistä.
Vieraannuttaminen on tunnistettu henkisen väkivallan muodoksi, joka vahingoittaa sekä lasta että vieraannutettua vanhempaa. Suomessa vieraannuttamista esiintyy arviolta 10 prosentissa kaikista eroista ja 20–27 prosentissa pitkittyneistä huoltoriidoista.
2.2.3 Huoltokiusaaminen
Huoltokiusaaminen on vieraannuttamisen lähikäsite, joka kattaa laajemmin eron jälkeisen systemaattisen kiusaamisen ja häirinnän. Huoltokiusaaminen voi sisältää toistuvien perusteettomien lastensuojeluilmoitusten tekemistä, oikeusprosessien väärinkäyttöä, toisen vanhemman maineen vahingoittamista sekä lapsen käyttämistä välineenä toisen vanhemman vahingoittamiseksi.
Suomen lainsäädännössä huoltokiusaaminen ja vieraannuttaminen on todettu rangaistaviksi teoiksi, mutta yhtenäistä sanktiokäytäntöä ei ole. Tämä luo tilanteen, jossa tekijällä ei käytännössä ole mitään menetettävää.
2.2.4 Psykopatia ja manipulatiivinen käyttäytyminen
Psykopatia on persoonallisuuden häiriö, jolle on ominaista empatian puute, pinnallinen charmi, manipulatiivisuus, vastuun ulkoistaminen ja impulsiivisuus. Psykopaattiset piirteet ovat merkityksellisiä FDIA:n ymmärtämisessä, koska ne selittävät tekijän kykyä ylläpitää uskottavaa julkisivua samalla kun hän systemaattisesti vahingoittaa uhriaan.
Kaikki FDIA-tekijät eivät ole psykopaatteja, eivätkä kaikki psykopaatit syyllisty FDIA:han. Kuitenkin psykopaattisten piirteiden läsnäolo tekee tunnistamisesta erityisen vaikeaa ja manipulaatiosta erityisen tehokasta.
2.3 Artikkelin rakenne
Tämä artikkeli on jaettu viiteen pääosaan, jotka yhdessä muodostavat kattavan analyysin FDIA:sta suomalaisessa kontekstissa.
Ensimmäinen osa (luvut I–V) käsittelee teoreettista viitekehystä, diagnostiikan sokeita pisteitä ja järjestelmän rakenteellisia vikoja. Tämä osa luo perustan ilmiön ymmärtämiselle ja tunnistaa keskeiset ongelma-alueet.
Toinen osa (luvut VI–VIII) syventyy manipulaatiostrategioihin, kaksoissidontaan ja uhrin asemaan sekä analysoi tunnistamatta jääneiden ja väärin tuomittujen tapausten problematiikkaa.
Kolmas osa (luvut IX–X) tarkastelee Suomen erityistilannetta ja analysoi noidankehää, joka estää muutoksen etenemisen.
Neljäs osa (luvut XI–XIV) esittää konkreettiset protokollaehdotukset, uhrien toimintaohjeet, ammattilaisten koulutusehdotukset ja rakenteelliset uudistusehdotukset.
Viides osa (luvut XV–XVI) kokoaa johtopäätökset ja esittää lähdeluettelon.
III. TEOREETTINEN VIITEKEHYS
3.1 FDIA: Määritelmä, epidemiologia ja ilmenemismuodot
3.1.1 Diagnostiset kriteerit
DSM-5 (Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition) määrittelee FDIA:n seuraavien kriteerien perusteella:
Kriteeri A: Fyysisten tai psykologisten oireiden tai merkkien väärentäminen tai sairauden aiheuttaminen toisessa henkilössä, joka liittyy tunnistettuun petokseen.
Kriteeri B: Yksilö esittää toisen henkilön (uhrin) sairaana, vammaisena tai loukkaantuneena muille.
Kriteeri C: Petollinen käyttäytyminen on ilmeistä myös silloin, kun ilmeisiä ulkoisia palkintoja ei ole.
Kriteeri D: Käyttäytymistä ei selitä paremmin mikään muu mielenterveyden häiriö, kuten harhaluuloisuushäiriö tai muu psykoottinen häiriö.
ICD-11-luokituksessa FDIA (koodi 6D51) kuvataan tilaksi, jossa henkilö teeskentelee, väärentää tai aiheuttaa fyysisiä, psykologisia tai käyttäytymiseen liittyviä oireita, merkkejä tai vammoja toisessa henkilössä. Luokituksessa korostetaan, että tekijän motiivi on sisäinen psykologinen tarve eikä ulkoinen hyöty.
Molemmat luokitusjärjestelmät korostavat, että FDIA on tekijän mielenterveyden häiriö, mutta uhri on toinen henkilö. Tämä erottaa FDIA:n useimmista muista mielenterveyden häiriöistä ja tekee siitä erityisen vakavan, koska se aiheuttaa suoraa vahinkoa toiselle ihmiselle.
3.1.2 Epidemiologia
FDIA:n todellista esiintyvyyttä on vaikea arvioida juuri siksi, että tapaukset jäävät usein tunnistamatta. Kansainväliset arviot vaihtelevat, mutta yleisesti hyväksytty arvio on noin 0,5–2 tapausta 100 000 alle 16-vuotiasta lasta kohden vuosittain. Tämä luku edustaa todennäköisesti vain jäävuoren huippua.
Kuolleisuusluvut ovat pysäyttäviä. Kansainvälisissä meta-analyyseissa FDIA:n kuolleisuudeksi on arvioitu 6–10 prosenttia. Tämä tekee FDIA:sta mahdollisesti tappavimman kaltoinkohtelun muodon. Vertailun vuoksi voidaan todeta, että fyysisen pahoinpitelyn kuolleisuus on huomattavasti alhaisempi.
Sairastuvuus on käytännössä 100 prosenttia. Jokainen FDIA:n uhri kärsii joko fyysisistä vaurioista, psykologisista seurauksista tai molemmista. Journal of Pediatric Health Care -lehdessä julkaistun tutkimuksen mukaan 50 prosentilla uhreista on pitkäaikaisia terveysongelmia ja merkittävä osa kärsii pysyvistä vammoista.
Sheridanin ja kollegoiden 415 tapauksen katsauksessa kuolemaan johtanut lopputulos havaittiin 6 prosentissa tapauksista ja pitkittynyt tai pysyvä vammautuminen 7,3 prosentissa. Toisessa 796 tapauksen systemaattisessa katsauksessa 7,6 prosenttia uhreista kuoli ja 35,6 prosenttia joutui laajojen lääketieteellisten tutkimusten ja toimenpiteiden kohteeksi.
On huomionarvoista, että vakavimmista tapauksista raportoidaan todennäköisesti enemmän, kun taas lievemmät tapaukset jäävät tunnistamatta. Todellinen esiintyvyys on siis oletettavasti huomattavasti korkeampi kuin tilastot osoittavat.
3.1.3 Tekotavat
FDIA:n tekotavat voidaan jakaa kolmeen pääkategoriaan: sepittämiseen, liioitteluun ja aiheuttamiseen.
Sepittäminen (fabrication) tarkoittaa oireiden keksimistä ja valheellista raportointia terveydenhuollon ammattilaisille. Tekijä kuvaa oireita, joita lapsella ei todellisuudessa ole, tai vääristää lapsen käyttäytymistä ja vointia. Sepittäminen voi olla vaikeasti tunnistettavaa, koska se ei jätä fyysisiä jälkiä lapseen.
Liioittelu (exaggeration) tarkoittaa todellisten oireiden paisuttelua vakavammiksi kuin ne todellisuudessa ovat. Lapsi saattaa esimerkiksi kärsiä lievästä allergisesta oireesta, jonka tekijä esittää henkeä uhkaavana anafylaksiana. Liioittelu johtaa tarpeettomiin tutkimuksiin, hoitoihin ja toimenpiteisiin.
Aiheuttaminen (induction) on FDIA:n vakavin muoto, jossa tekijä aktiivisesti tuottaa sairauden lapselle. Aiheuttaminen voi tapahtua useilla tavoilla:
Myrkyttäminen on yleisimpiä aiheuttamisen muotoja. Käytettyjä aineita ovat muun muassa suola (aiheuttaa hypernatremiaa, kouristuksia ja aivovaurioita), insuliini (aiheuttaa hypoglykemiaa ja tajuttomuutta), ipecac-siirappi (aiheuttaa oksentelua ja sydänlihasvaurioita), laksatiivit (aiheuttavat ripulia ja elektrolyyttihäiriöitä), antihistamiinit (aiheuttavat uneliaisuutta ja sekavuutta) sekä erilaiset reseptilääkkeet tai raskasmetallit.
Tukahduttaminen tarkoittaa toistuvaa, lyhytkestoista hengityksen estämistä, joka voi aiheuttaa hypoksisia aivovaurioita, neurologisia kehityshäiriöitä, kouristuskohtauksia ja kognitiivisia puutteita. Aivokudos on äärimmäisen herkkä hapenpuutteelle ja soluvaurio alkaa jo minuuteissa.
Infektioiden aiheuttaminen tapahtuu injektoimalla ulosteita, verta tai bakteereja laskimolinjoihin, kontaminoimalla haavoja tai saastuttamalla katetreja. Tämä johtaa toistuviin "selittämättömiin" infektioihin ja pahimmillaan sepsikseen.
3.2 FDIA-tekijän profiili
3.2.1 Tyypilliset piirteet
FDIA-tekijän tunnistamista vaikeuttaa se, että tekijät esiintyvät tyypillisesti "malliperheen" edustajina. Tekijä on usein näennäisesti poikkeuksellisen huolellinen ja omistautunut vanhempi, joka viettää paljon aikaa lapsen luona sairaalassa, tuntee lääketieteellistä terminologiaa ja osallistuu aktiivisesti lapsen hoitoon.
Tekijöillä on usein terveydenhuoltoalan koulutusta tai työkokemusta. Tämä tarjoaa heille sekä tietoa sairauksien aiheuttamisesta että uskottavuutta ammattilaisten silmissä. Lääketieteellinen tietämys mahdollistaa oireiden uskottavan kuvaamisen ja vaikeuttaa tunnistamista.
Tekijät hallitsevat tyypillisesti hyvin sosiaalisen kanssakäymisen säännöt ja osaavat luoda luottamuksellisen suhteen hoitohenkilökuntaan. He saattavat tuoda lahjoja osastolle, kiittää henkilökuntaa julkisesti ja rakentaa itsestään kuvaa ideaalivanhemmasta.
3.2.2 Psykopaattiset piirteet FDIA-tekijöissä
Vaikka kaikki FDIA-tekijät eivät täytä psykopatian diagnostisia kriteerejä, monet tekijät osoittavat merkittäviä psykopaattisia piirteitä. Näiden piirteiden ymmärtäminen on keskeistä tunnistamisen kannalta.
Manipulaatiokyky on FDIA-tekijöiden keskeisin piirre. Tekijät kykenevät ylläpitämään uskottavaa julkisivua samalla kun he systemaattisesti vahingoittavat uhriaan. He osaavat lukea muita ihmisiä ja mukauttaa käyttäytymistään tilanteen mukaan. He tietävät, mitä ammattilaiset haluavat kuulla ja osaavat esittää sen vakuuttavasti.
Empatian puute mahdollistaa tekijän kyvyn aiheuttaa toistuvasti kärsimystä omalle lapselleen. Normaalissa vanhemmuudessa lapsen kipu ja pelko herättävät voimakkaan empaattisen vasteen, joka estää lapselle vahingon aiheuttamisen. FDIA-tekijöillä tämä jarruttava mekanismi puuttuu tai on vakavasti heikentynyt.
Pinnallinen charmi on tyypillistä FDIA-tekijöille. He ovat usein sosiaalisesti taitavia, miellyttäviä ja vakuuttavia. Tämä charmi hämmentää ammattilaisia, jotka eivät osaa yhdistää miellyttävää käytöstä kykyyn vakavaan kaltoinkohteluun.
Vastuun ulkoistaminen ilmenee tekijöiden tavassa välttää vastuuta teoistaan. Kun epäily herää, tekijä tyypillisesti syyttää muita: lääkäreitä, hoitajia, toista vanhempaa, lasta itseään tai "kohtaloaan". Tekijä ei koskaan myönnä omaa osuuttaan.
3.2.3 Motiivit
FDIA-tekijöiden motiivit ovat moninaisia ja usein limittäisiä. Kaikkia tekijöitä yhdistää kuitenkin se, että motiivi on sisäinen psykologinen tarve eikä ulkoinen hyöty.
Huomion ja sympatian tarve on yleisin motiivi. Tekijä saa sairaan lapsen vanhempana huomiota, sympatiaa ja ihastelua. Hän on "sankari", joka uhrautuvasti hoitaa sairasta lastaan. Tämä täyttää tekijän patologisen huomion tarpeen.
Valta ja kontrolli motivoivat tekijöitä, jotka nauttivat kyvystään kontrolloida sekä lasta että terveydenhuoltojärjestelmää. Tekijä päättää, milloin lapsi on sairas ja milloin paranee. Hän kontrolloi sitä, mitä ammattilaiset tietävät ja uskovat.
Taloudellinen hyöty voi olla toissijainen motiivi, vaikka se ei ole ensisijainen. Sairaan lapsen vanhempi voi saada sosiaalietuuksia, vapautuksia työstä ja taloudellista tukea. Nämä edut voivat ylläpitää käyttäytymistä, vaikka ne eivät olisikaan alkuperäinen motiivi.
Kosto on motiivi erityisesti tilanteissa, joissa FDIA liittyy huoltoriitaan. Tekijä saattaa vahingoittaa lasta kostona toiselle vanhemmalle tai keinona saada täysi huoltajuus. Tällaisissa tapauksissa lapsi on väline vanhempien välisessä konfliktissa.
3.3 Vieraannuttaminen ja huoltokiusaaminen
3.3.1 Määritelmät ja esiintyvyys Suomessa
Vieraannuttaminen ja huoltokiusaaminen ovat ilmiöitä, jotka liittyvät läheisesti FDIA:han erityisesti huoltoriitojen kontekstissa. Vaikka ne eivät ole sama asia kuin FDIA, ne voivat esiintyä samanaikaisesti ja vahvistaa toisiaan.
Suomessa tilastollinen tausta on merkittävä. Vuosittain noin 30 000 suomalaislasta kokee vanhempiensa eron. Vuosina 2015–2016 käräjäoikeuksissa käsiteltiin 2 582 riitaista huolto- ja tapaamisasiaa. Vuonna 2016 kirjattiin 1 694 kärjistynyttä erotilannetta. Näistä luvuista voidaan arvioida, että vieraannuttamista esiintyy merkittävässä osassa tapauksia.
Tutkimusten mukaan vieraannuttamista esiintyy noin 10 prosentissa kaikista eroista. Pitkittyneissä huoltoriidoissa osuus nousee 20–27 prosenttiin. Erityisen huolestuttavaa on, että 67 prosenttia huoltoriitoja käyvistä perheistä on lastensuojelun asiakkaita, mikä osoittaa ilmiön vakavuuden ja laajuuden.
3.3.2 FDIA:n ja vieraannuttamisen yhteydet
FDIA ja vieraannuttaminen jakavat useita yhteisiä piirteitä, mikä tekee niiden erottamisesta haastavaa mutta samalla korostaa niiden vakavuutta:
| Piirre | FDIA-tekijä | Vieraannuttaja |
|---|---|---|
| Julkinen rooli | "Erinomainen, omistautunut vanhempi" | "Lapsen oikeuksien puolustaja" |
| Viranomaisten manipulointi | Lääkärien harhauttaminen | Lastensuojelun harhauttaminen |
| Sepittäminen | Sairauksien ja oireiden keksiminen | Kaltoinkohtelusyytösten keksiminen |
| Lapsen välineellistäminen | Huomion ja sympatian saaminen | Toisen vanhemman vahingoittaminen |
| Tunnistamisen vaikeuttaminen | "Lääkärishoppailu" | Toistuvat ilmoitukset eri tahoille |
| Uhrin hiljentäminen | Lapsi ei ymmärrä olevansa uhri | Lapsi manipuloidaan vanhempaansa vastaan |
Näiden piirteiden samankaltaisuus ei ole sattumaa. Molemmissa ilmiöissä tekijä käyttää lasta välineenä omien psykologisten tarpeidensa tyydyttämiseen ja järjestelmää keinona tavoitteidensa saavuttamiseen.
3.3.3 Lastensuojelun väärinkäyttö strategiana
Erityisen huolestuttava piirre on lastensuojelujärjestelmän väärinkäyttö aseena. Äärimmilleen vietynä vieraannuttaja tai FDIA-tekijä voi käyttää keinoina vakoilua puhelimen kautta, perusteettomia rikosilmoituksia, toistuvia lastensuojeluilmoituksia sekä insesti- tai pahoinpitelysyytösten vihjailua viranomaisille, läheisille tai lapselle.
Joskus vanhempi on valmis esittämään jopa keksittyjä syytöksiä toisesta vanhemmasta, äärimmäisissä tapauksissa syyttäen tätä pahoinpitelystä tai seksuaalisesta hyväksikäytöstä. Tämä luo kriittisen paradoksin: sama järjestelmä, jonka pitäisi suojella lapsia kaltoinkohtelulta, voidaan kääntää aseeksi viattomia vanhempia vastaan tai käyttää todellisen kaltoinkohtelun peittelyyn.
3.4 Kansainvälinen tutkimusnäyttö
3.4.1 Southallin peittovideovalvontatutkimus (1997)
Yksi mullistavimmista FDIA-tutkimuksista tehtiin Iso-Britanniassa 1990-luvulla. Tutkimuksessa käytettiin salaista videovalvontaa 39 lapseen, joita epäiltiin aiheutetun sairauden uhreiksi. Tulokset olivat järkyttäviä.
Kamerat paljastivat väkivaltaa 33 tapauksessa 39:stä, mikä tarkoittaa 85 prosentin vahvistusastetta. Kolmessakymmenessä tapauksessa dokumentoitiin tahallinen tukehduttaminen. Lisäksi havaittiin myrkytyksiä desinfiointiaineilla ja kouristuslääkkeillä, tahallisia murtumia sekä muuta emotionaalista ja fyysistä väkivaltaa.
Erityisen järkyttävää oli, että neljällä potilaalla, jotka olivat joutuneet toistuvien tukehduttamisyritysten kohteeksi ennen valvontaa, oli pysyviä neurologisia vaurioita ja he tarvitsivat kouristuslääkitystä hapenpuutteesta johtuvien aivovaurioiden vuoksi.
Tutkimus osoitti, että kun FDIA:ta epäillään, epäily on useimmiten perusteltu. Se osoitti myös, kuinka vakavia vaurioita uhrit kärsivät ennen kuin kaltoinkohtelu tunnistetaan.
3.4.2 Sisaruskuolematutkimukset
Sisaruskuolemat ovat yksi FDIA:n synkimmistä ulottuvuuksista. Tutkimukset ovat osoittaneet, että kun perheessä on tapahtunut yksi selittämätön lapsikuolema, seuraavien lasten riski on merkittävästi kohonnut, jos kyseessä on FDIA.
Tutkimukset ovat osoittaneet, että kuolemaan johtava lasten kaltoinkohtelu muodostaa 1–5 prosenttia tapauksista, jotka on luokiteltu SIDS-kuolemiksi (Sudden Infant Death Syndrome, kätkytkuolema). Mekanismi voi olla suljettu päävamma, trauma, tahallinen tukehduttaminen tai myrkytys. Ruumiinavaus ei pysty erottamaan toisistaan tapaturmaista tukehduttamista, tahallista tukehduttamista ja SIDS:iä.
Tämä diagnostinen mahdottomuus luo tilanteen, jossa osa murhista jää kokonaan tunnistamatta ja luokitellaan luonnollisiksi kuolemiksi.
3.4.3 Väärin tuomitut: Meadow'n laki ja sen seuraukset
Brittiläinen lastenlääkäri Roy Meadow esitti periaatteen, joka tunnetaan Meadow'n lakina: "Yksi äkillinen lapsikuolema perheessä on tragedia, kaksi on epäilyttävää ja kolme on murhaa, ellei toisin todisteta."
Tämä periaate johti useiden äitien tuomitsemiseen lastensa murhasta. Myöhemmin kävi ilmi, että osa näistä tuomioista oli vääriä.
Kathleen Folbigg on australialainen nainen, joka tuomittiin väärin vuonna 2003 neljän lapsensa murhasta. Hän vietti 20 vuotta vankilassa ennen kuin hänet armahti vuonna 2023 pitkän oikeuskampanjan jälkeen. Genomitestaus osoitti, että ainakin kaksi hänen lapsistaan kuoli todennäköisesti aiemmin tuntemattomaan geneettiseen mutaatioon, joka johti sydänkomplikaatioihin.
Tämä tapaus osoittaa, kuinka vaarallista on tehdä johtopäätöksiä ilman riittävää tieteellistä näyttöä. Geneettisesti selittyvät kuolemat muodostavat tällä hetkellä kolmanneksen vauvojen äkillisistä ja odottamattomista kuolemista ja tämän osuuden odotetaan kasvavan tutkimuksen edetessä.
FDIA:n yhteydessä tämä tarkoittaa, että järjestelmän on kyettävä sekä tunnistamaan todelliset kaltoinkohtelutapaukset että suojelemaan viattomia vääristä syytöksiltä. Molemmat epäonnistumiset ovat vakavia: tunnistamatta jäänyt kaltoinkohtelu johtaa uhrin kärsimyksen jatkumiseen tai kuolemaan, kun taas väärä syytös tuhoaa viattoman ihmisen elämän.
IV. DIAGNOSTIIKAN SOKEAT PISTEET
4.1 Lääketieteelliset puutteet
4.1.1 Vitaaliarvojen riittämättömyys
Nykyinen terveydenhuolto nojaa vahvasti vitaaliarvojen mittaamiseen. Pulssi, verenpaine, lämpötila ja happisaturaatio ovat ensisijaisia arvioinnin välineitä. Nämä mittaukset ovat arvokkaita akuutin tilanteen arvioinnissa, mutta ne eivät riitä FDIA:n tunnistamiseen.
Vitaaliarvot voivat olla täysin normaaleja, vaikka lapsen elimistössä tapahtuu vakavia vaurioita. Krooninen matala-annoksinen myrkytys ei välttämättä näy välittömästi vitaaliarvoissa. Solun sisäiset vauriot voivat edetä ilman ulkoisia merkkejä. Kumulatiivinen vahinko kasautuu ajan myötä tavalla, jota yksittäiset mittaukset eivät paljasta.
Esimerkiksi toistuva lyhytkestoinen tukahduttaminen voi aiheuttaa hypoksisia aivovaurioita, jotka eivät näy vitaaliarvoissa episodien välillä. Lapsi saattaa näyttää täysin terveeltä tutkimushetkellä, vaikka hän on kärsinyt toistuvista hapenpuutteesta johtuvista aivovaurioista.
4.1.2 Toksikologisen seulonnan rajoitukset
Rutiininomaiset huumeseulonnat ovat suunniteltu tunnistamaan yleisimpiä päihteitä, eivät FDIA:ssa tyypillisesti käytettyjä aineita. Tämä on merkittävä diagnostinen aukko.
Insuliini ei näy tavallisissa seulonnoissa. Hypoglykemian syyn selvittäminen vaatii erityistutkimuksia, kuten insuliinin ja C-peptidin samanaikaista määritystä. Ilman näitä tutkimuksia insuliinin tahallinen antaminen voi jäädä täysin tunnistamatta.
Suola näkyy vain elektrolyyttimäärityksissä, mutta hypernatremiaa ei välttämättä osata yhdistää kaltoinkohteluun. Se tulkitaan helposti "selittämättömäksi" löydökseksi tai elimistön toimintahäiriöksi.
Ipecac-siirappi, jota on perinteisesti käytetty oksentelun aiheuttamiseen, vaatii erikoistutkimuksen tunnistamiseen. Sitä ei sisällytetä rutiiniseulontoihin.
Monet reseptilääkkeet jäävät havaitsematta tavallisissa huumeseulonnoissa. Tekijä voi käyttää omia tai muualta hankkimiaan lääkkeitä lapsen myrkyttämiseen ilman, että se paljastuu rutiinitesteissä.
Negatiivinen huumeseulonta ei siis sulje pois myrkytystä. Tämä on kriittinen ymmärrysvaje, joka voi johtaa FDIA:n sivuuttamiseen diagnostiikassa.
Lisäksi veren huumetestauksen havaitsemisikkuna on hyvin lyhyt, usein vain muutamia tunteja altistuksen jälkeen. Krooninen matala-annoksinen myrkytys jää helposti havaitsematta, koska näytteenottohetki ei osu altistuksen aikaikkunaan.
Hiusnäyte mahdollistaa kroonisen altistuksen tunnistamisen kuukausien ajalta, mutta sitä käytetään harvoin. Hiusnäytetutkimus on kallis eikä kuulu rutiinikäytäntöihin.
4.1.3 Hypoksian tunnistamisen viive
Akuutin hypoksisen aivovaurion yhteydessä CT-kuvaus voi näyttää suhteellisen normaalilta, vaikka vaurio on jo tapahtunut. CT on hyvä akuutin verenvuodon ja suurten rakenteellisten poikkeavuuksien tunnistamiseen, mutta se on epäherkkä varhaisille hypoksisille muutoksille.
MRI on huomattavasti herkempi hypoksisten vaurioiden tunnistamisessa, mutta sitä käytetään harvoin ensisijaisena tutkimuksena. MRI on kalliimpi, aikaa vievämpi ja vaatii usein lapsen sedaation. Nämä käytännön esteet johtavat siihen, että herkempi tutkimus jää usein tekemättä.
Aivovaurion biomarkkerit, kuten S-100B, NSE (neuronispesifinen enolaasi) ja GFAP (glial fibrillary acidic protein), voisivat auttaa hypoksisen vaurion tunnistamisessa, mutta niitä ei käytetä rutiinisti. Nämä biomarkkerit voivat osoittaa aivokudoksen vaurioitumisen, vaikka kuvantamislöydökset olisivat normaalit.
4.1.4 Infektioiden etiologian sivuuttaminen
Kun lapsi saa toistuvia infektioita, hoidon painopiste on tyypillisesti infektion hoitamisessa, ei sen alkuperän selvittämisessä. Antibioottikuuri aloitetaan, infektio paranee ja lapsi kotiutuu, kunnes seuraava infektio ilmaantuu.
Harvoin kysytään, mistä bakteerit tulevat. Toistuvia "selittämättömiä" infektioita ei osata yhdistää kaltoinkohteluun. Kuitenkin tietyt löydökset pitäisi herättää välitön epäily.
Polymikrobiaaliset infektiot, joissa samasta infektiofokuksesta löytyy useita eri bakteerilajeja, ovat epätyypillisiä luonnollisissa infektioissa. Ulosteperäiset bakteerit veressä tai laskimolinjassa ovat erittäin epäilyttävä löydös. Toistuvat infektiot samassa paikassa, esimerkiksi keskuslaskimokatetrissa, voivat viitata tahalliseen kontaminaatioon.
Forensinen mikrobiologinen analyysi, jossa selvitetään bakteerikantojen alkuperä, voisi paljastaa tahallisen kontaminaation, mutta tällaista analyysiä tehdään harvoin.
4.2 Ammatillisen osaamisen puutteet
4.2.1 Koulutuksen aukot
FDIA ei kuulu systemaattisesti lääkäreiden, sairaanhoitajien tai sosiaalityöntekijöiden peruskoulutukseen Suomessa. Ammattilaiset saattavat valmistua tietämättä, mitä FDIA on, miten se ilmenee ja miten sitä tulisi epäillä.
Psykopatian käsittely koulutuksessa on usein pintapuolista. Ammattilaiset eivät opi tunnistamaan manipulatiivista käyttäytymistä tai ymmärtämään, miten psykopaattinen henkilö voi hyödyntää heidän luottamustaan.
Manipulaation tunnistamisen taidot puuttuvat lähes kokonaan. Ammattilaisia koulutetaan luottamaan potilaisiin ja heidän omaisiinsa, mutta heitä ei kouluteta tunnistamaan tilanteita, joissa tämä luottamus on väärinkäytetty.
4.2.2 Psykologiset esteet tunnistamiselle
Ammattilaiset kohtaavat merkittäviä psykologisia esteitä FDIA:n tunnistamisessa. Näiden esteiden ymmärtäminen on välttämätöntä niiden ylittämiseksi.
Kognitiivinen dissonanssi syntyy, kun ammattilaisen on yhdistettävä kaksi yhteensopimatonta käsitystä: "tämä on huolellinen ja rakastava vanhempi" ja "tämä vanhempi saattaa vahingoittaa lastaan". Tämä ristiriita on niin voimakas, että mieli pyrkii ratkaisemaan sen hylkäämällä toisen käsityksistä. Tyypillisesti hylätään epäily, koska se on epämiellyttävämpi vaihtoehto.
"Äiti ei voi vahingoittaa lastaan" -oletus on syvään juurtunut kulttuurinen uskomus, joka estää epäilyn heräämistä. Äitiys nähdään pyhänä ja suojelevana ja ajatus äidistä lapsensa vahingoittajana on niin järkyttävä, että sitä on vaikea edes harkita.
Tekijän charmin vaikutus on konkreettinen este. FDIA-tekijät ovat tyypillisesti sosiaalisesti taitavia ja miellyttäviä. Ammattilainen pitää tekijästä ja tämä henkilökohtainen mieltymys vaikeuttaa objektiivista arviointia.
Syytösten pelko estää puuttumisen. Ammattilainen pelkää, että jos hän esittää epäilyn, joka osoittautuu vääräksi, hän joutuu oikeudellisten seuraamusten kohteeksi tai menettää maineensa. Tämä pelko on usein suurempi kuin huoli siitä, että kaltoinkohtelu jää tunnistamatta.
4.2.3 Kollegiaalinen sokeus
Terveydenhuollon ammattilaiset luottavat toisiinsa. Kun kollega on tehnyt arvion, sitä harvoin kyseenalaistetaan. Tämä kollegiaalinen luottamus on yleensä hyödyllistä, mutta FDIA:n kontekstissa se voi olla haitallista.
Jos FDIA-tekijä on itse terveydenhuollon ammattilainen, kollegiaalinen luottamus voi olla erityisen vahva. Lääkäri tai sairaanhoitaja saa automaattisesti uskottavuutta, jota maallikkovanhempi ei saisi. Tämä uskottavuus voi suojata tekijää epäilyltä.
Lisäksi ammattilaiset saattavat luottaa toistensa dokumentaatioon kyseenalaistamatta sitä. Jos aiempi hoitokontakti on kirjannut vanhemman kertomuksen oireista faktana, seuraava hoitokontakti saattaa ottaa tämän annettuna ilman kriittistä arviointia.
4.3 Dokumentaation ongelmat
4.3.1 Potilastietojen fragmentaatio
Suomessa potilastiedot ovat hajallaan eri järjestelmissä. Vaikka Kanta-arkisto on parantanut tilannetta, kaikki tiedot eivät ole kaikkien hoitotahojen käytettävissä reaaliaikaisesti. Eri sairaanhoitopiirit, yksityiset terveyspalvelut ja julkinen terveydenhuolto käyttävät eri järjestelmiä.
Tämä fragmentaatio mahdollistaa "lääkärishoppailun". FDIA-tekijä voi viedä lapsen eri lääkäreille eri paikkakunnilla ja kukaan ei näe kokonaiskuvaa. Yksittäiset käynnit näyttävät perustelluilta, mutta kokonaisuus paljastaisi epäilyttävän kuvion.
Eri erikoisalat eivät kommunikoi riittävästi keskenään. Lastenlääkäri näkee omat käyntinsä, lastenneurologi omansa, lastenkirurgi omansa. Kukaan ei koonnut kokonaiskuvaa, jossa toistuva oireilu eri erikoisaloilla näkyisi systemaattisena kuviona.
4.3.2 "Lääkärishoppailun" tunnistamisen puute
Keskitettyä rekisteriä toistuvista hoitokontakteista ei ole olemassa. Vaikka tietojärjestelmät teoriassa mahdollistaisivat tällaisen tiedon keräämisen, käytännössä sitä ei tehdä systemaattisesti.
Automatisoituja hälytysjärjestelmiä ei ole käytössä. Järjestelmä ei hälytä, jos lapsi on käynyt viidessä eri sairaalassa puolen vuoden aikana. Tällainen kuvio jää huomaamatta, ellei joku ammattilainen satu sitä erikseen etsimään.
Tunnistaminen jää sattumanvaraiseksi. Se riippuu yksittäisen ammattilaisen aktiivisuudesta, uteliaisuudesta ja ajasta. Systemaattista seulontaa ei ole.
4.3.3 Kirjaamiskäytäntöjen heikkoudet
Potilaskertomusten kirjaamiskäytännöissä on puutteita, jotka vaikeuttavat FDIA:n tunnistamista.
Subjektiiviset tulkinnat vs. objektiiviset havainnot: Kirjaukset sisältävät usein vanhemman kertomuksen suoraan ilman kriittistä arviointia. "Äiti kertoo lapsen saaneen kouristuksia kotona" kirjataan faktana, vaikka kukaan ammattilainen ei ole nähnyt kouristuksia. Objektiivinen havainto olisi: "Vastaanotolla ei havaittu kouristuksia. Äiti raportoi kotona tapahtuneista kouristuksista."
Vanhemman kertomuksen kritiikitön kirjaaminen: Ammattilaisia on koulutettu luottamaan vanhemman kertomukseen lapsen oireista. Tämä on yleensä perusteltua, mutta FDIA:n kohdalla se johtaa siihen, että tekijän sepittämät oireet kirjataan potilaskertomukseen faktoina.
Dokumentaation manipuloinnin mahdollisuus: Tekijä voi vaikuttaa siihen, mitä kirjataan, esittämällä asiansa tietyllä tavalla. Taitava manipuloija osaa kertoa tarinansa niin, että se kuulostaa uskottavalta ja kirjautuu potilaskertomukseen hänen haluamallaan tavalla.
V. JÄRJESTELMÄN RAKENTEELLISET VIAT
5.1 Terveydenhuollon fragmentaatio
5.1.1 Siilorakenne
Suomalainen terveydenhuolto on organisoitu erikoisaloittain. Lastenlääketiede, lastenpsykiatria, lastenneurologia, lastenkirurgia ja muut erikoisalat toimivat omissa yksiköissään. Tämä erikoistuminen on lääketieteellisesti perusteltua, mutta se luo siiloja, jotka vaikeuttavat kokonaisvaltaista arviointia.
Kun lapsi oireilee monipuolisesti, hän saattaa olla usean erikoisalan potilaana samanaikaisesti. Kukin erikoisala tarkastelee lasta omasta näkökulmastaan, mutta kokonaiskuva jää muodostumatta. Kukaan ei kysy: "Miksi tällä lapsella on ongelmia niin monella alueella?"
Siilorakenne estää myös tiedonkulkua. Erikoisalan sisällä tieto kulkee, mutta erikoisalojen välillä kommunikaatio on puutteellista. Lastenneurologi ei välttämättä tiedä, mitä lastenkirurgi on havainnut ja päinvastoin.
5.1.2 Kokonaiskuvan puuttuminen
FDIA:n tunnistaminen vaatii kokonaiskuvan muodostamista. Yksittäiset oireet ja hoitokontaktit saattavat näyttää perustelluilta, mutta kokonaisuus paljastaa epäilyttävän kuvion: toistuvia oireita, jotka eivät selity millään tunnistetulla sairaudella, oireiden parantuminen sairaalassa ja paheneminen kotona, vanhemman poikkeuksellinen kiinnostus lääketieteellisiin yksityiskohtiin.
Nykyisessä järjestelmässä kokonaiskuvan muodostaminen on yksittäisen ammattilaisen vastuulla ja aktiivisuuden varassa. Järjestelmä ei tue tätä eikä tarjoa siihen työkaluja. Ammattilainen joutuu erikseen hakemaan tietoja eri lähteistä, mikä vie aikaa ja vaatii resursseja, joita ei useinkaan ole.
5.2 Lastensuojelun haasteet
5.2.1 Kategorisointiongelma
Lastensuojelujärjestelmä kategorisoi tilanteet dikotomisesti. "Huoltoriita" on vanhempien välinen asia, johon lastensuojelu ei puutu. "Kaltoinkohtelu" on lastensuojeluasia, johon puututaan. Tämä dikotomia on ongelmallinen FDIA:n kohdalla.
Jos lapsi on fyysisesti sairas, tilanne tulkitaan lääketieteelliseksi ongelmaksi, joka kuuluu terveydenhuollolle. Jos vanhemmat riitelevät lapsen hoidosta, tilanne tulkitaan huoltoriidaksi, johon lastensuojelulla ei ole toimivaltuuksia. Jos vanhempi sepittää tai aiheuttaa sairauksia, ei ole selkeää kategoriaa, johon tilanne kuuluisi.
Tämä kategorisointiongelma johtaa siihen, että FDIA-tapaukset putoavat järjestelmien väliin. Terveydenhuolto hoitaa oireita, lastensuojelu ei katso asiaa omakseen ja oikeusjärjestelmä ei saa riittävää näyttöä. Kukaan ei ota kokonaisvastuuta.
5.2.2 Resurssipula ja ylikuormitus
Lastensuojelu on kroonisesti ylikuormitettu. Sosiaalityöntekijöillä on liikaa asiakkaita, liian vähän aikaa ja liian vähän resursseja. Tässä tilanteessa syvällinen tutkinta jää usein tekemättä.
Kun resurssit ovat rajalliset, ne kohdistetaan akuutimpiin tilanteisiin. FDIA, jossa lapsi saattaa näyttää ulkoisesti melko terveeltä ja vanhempi erittäin huolelliselta, ei välttämättä nouse prioriteettilistalla korkealle. Näkyvämpi kaltoinkohtelu, kuten fyysinen pahoinpitely tai vakava laiminlyönti, saa enemmän huomiota.
Pintapuoliset arviot ovat ylikuormituksen väistämätön seuraus. Kun aikaa on vähän, arvioissa keskitytään ulkoisesti näkyviin seikkoihin. FDIA, joka vaatii syvällistä analyysia ja kokonaisvaltaista tarkastelua, jää helposti tunnistamatta.
5.2.3 Dokumentaation laatu
Lastensuojelun dokumentaatiossa on havaittu merkittäviä ongelmia. Tosiseikkojen tarkan dokumentoinnin sijaan kirjataan käsityksiä, huolia, mielipiteitä ja luodaan mielikuvia. Tämä on ongelmallista sekä oikeusturvan että FDIA:n tunnistamisen kannalta.
Erityisesti kiireellisten sijoitusten kohdalla dokumentaation ongelmat kärjistyvät. Päätöksiin ei kirjata tosiseikkoja vaan mielipiteitä, käsityksiä ja huolia. Lapsi voidaan viedä sijoitukseen näiden perusteella ilman, että päätöstä tukevat objektiiviset havainnot on dokumentoitu.
Tämä dokumentaation heikkous voi kääntyä sekä viattomia vanhempia vastaan, jos heidät leimataan perusteettomasti, että FDIA:n uhrien haitaksi, jos tekijän manipulaatio kirjataan faktana.
5.2.4 Tunnistamisen ja puuttumisen vaikeus
Vieraannuttaminen tunnistetaan lastensuojelussa, mutta siihen on vaikea puuttua. Espoon kaupungin johtavan sosiaalityöntekijän mukaan lastensuojelulla ei ole toimivaltuuksia tilanteissa, joissa on kyse pelkästään vanhempien välisestä riidasta, josta ei herää lastensuojelullista huolta.
Tämä toimivaltuuksien rajaus on ongelmallinen. Vieraannuttaminen ja huoltokiusaaminen ovat lapselle haitallisia riippumatta siitä, herääkö niistä "lastensuojelullista huolta", mutta jos ilmiötä ei tunnisteta kaltoinkohteluksi, siihen ei voida puuttua.
Sosiaalityöllä on usein avainasema huoltoriidoissa, mutta kokemukset sosiaaliviranomaisista ovat pääosin negatiivisia. Kiusaamista ei tunnisteta eikä siihen puututa. Tämä viittaa sekä osaamisen että toimivaltuuksien puutteisiin.
5.3 Oikeusjärjestelmän aukot
5.3.1 Näyttökynnyksen ongelmat
Psykologinen väkivalta on vaikeasti todistettavaa. FDIA:n todistaminen oikeudessa vaatii näyttöä, jota on usein vaikea hankkia. Tekijä on tyypillisesti ainoa todistaja omille teoilleen ja uhri, usein pieni lapsi, ei kykene todistamaan.
Lääketieteellinen dokumentaatio on usein puutteellista FDIA:n näkökulmasta. Potilaskertomukset kuvaavat oireita ja hoitoja, mutta ne eivät sisällä arviota siitä, ovatko oireet aitoja vai aiheutettuja. Jälkikäteen on vaikea rekonstruoida, mitä todella tapahtui.
Tekijän sana vastaan uhrin sana on tyypillinen asetelma. Tekijällä on usein vuosien mittainen dokumentoitu historia "huolellisena vanhempana", kun taas uhri (toinen vanhempi tai muu epäilijä) voi näyttää vainoharhaiselta tai konfliktinhakuiselta.
5.3.2 Forensisten protokollien kehittymättömyys
Standardoituja oikeuslääketieteellisiä protokollia FDIA:n vahvistamiseksi kuolinsyyksi kuolemanjälkeisissä arvioinneissa ei ole olemassa. Tämä diagnostinen tyhjiö johtuu suurelta osin kliinisten ilmenemismuotojen heterogeenisyydestä, mikä jatkaa lopullisten johtopäätösten estämistä epäillyissä kuolemaan johtaneissa tapauksissa.
Ruumiinavaus ei pysty erottamaan toisistaan tapaturmaista tukehduttamista, tahallista tukehduttamista ja SIDS:iä. Tietyt myrkyt eivät näy kuolemanjälkeisessä toksikologisessa tutkimuksessa. Piilotettu kaltoinkohtelu voi jäädä kokonaan tunnistamatta myös kuoleman jälkeen.
5.3.3 Sanktiojärjestelmän puute
Laissa huoltokiusaaminen ja vieraannuttaminen on todettu rangaistaviksi teoiksi, mutta yhtenäistä sanktiokäytäntöä ei ole. Oikeuskäytäntö on täynnä porsaanreikiä. Lapsen etu on käytännössä se, mitä tuomari kuvittelee sen kulloinkin olevan.
Selvästi lapsen edun vastaiset toimet, kuten vieraannuttaminen ja huoltokiusaaminen, painavat lapsen etua päätettäessä useimmiten vähemmän kuin vakiintuneet olosuhteet tai se, että toinen vanhempi pelkästään vaatettaa ja ruokkii lapsen. Tämä tarkoittaa, että tekijä voi jatkaa käyttäytymistään lähes ilman seuraamuksia.
Vieraannuttajalla ei ole mitään menetettävää, koska hänen näkökulmastaan pahinta mitä voisi tapahtua on se, että tapaajavanhempi saisi oikeuden tavata lastaan. Tämä kannustinrakenne on perverssi: se suosii tekijää ja rankaisee uhria.
5.4 Poliittinen taso ja kansainväliset velvoitteet
5.4.1 Euroopan ihmisoikeustuomioistuimen tuomiot
Suomi sai vuosien 1994–2008 välillä Euroopan ihmisoikeustuomioistuimelta 74 langettavaa päätöstä, mikä on enemmän kuin muut Pohjoismaat olivat saaneet samana aikana yhteensä. Tämä on hätkähdyttävä tilasto, joka kertoo rakenteellisista ongelmista.
Tuomioiden jakautuminen paljastaa ongelma-alueet. 60 prosenttia tuomioista liittyy artiklaan 6, eli oikeuteen oikeudenmukaiseen oikeuskäsittelyyn. 15 prosenttia liittyy artiklaan 8, eli oikeuteen perhe-elämän kunnioitukseen. Molemmat ovat keskeisiä FDIA-tapausten kontekstissa.
Tällä hetkellä Suomea koskevia EIT:n tuomioita on avoinna yhteensä 19, joista niin sanottuja johtavia tapauksia on 10. Johtava tapaus tarkoittaa tapausta, jossa on tullut esille uusia rakenteellisia ongelmia, jotka edellyttävät yleisluontoisia, kuten lainsäädännöllisiä tai muita merkittäviä uudistustarpeita.
Euroopan ihmisoikeustuomioistuin on antanut lastensuojeluasioihin kohdistuvissa ihmisoikeusvalituksissa kaikkiaan 15 Suomea koskevaa ratkaisua. Tapauksessa K.A. vastaan Suomi tuomioistuin totesi 8 artiklan rikkomuksen siinä, etteivät viranomaiset olleet ryhtyneet riittäviin toimenpiteisiin perheen yhdistämiseksi.
5.4.2 Täytäntöönpanon viiveet
Ihmisoikeuskeskus on nostanut esille huolen siitä, että useissa Suomea koskevissa EIT:n tuomioiden ja Euroopan neuvoston sosiaalisten oikeuksien komitean ratkaisujen täytäntöönpanossa on viiveitä.
Suomea koskevia Euroopan neuvoston sosiaalisten oikeuksien komitean ratkaisuja on avoimena yhteensä seitsemän. Komitea on useammassa tapauksessa tarkastellut täytäntöönpanon tilannetta ja pyytänyt hallitukselta lisätietoja jo kahdesta kolmeen kertaan.
Tämä viittaa siihen, että vaikka kansainväliset tuomioistuimet tunnistavat ongelmia, Suomi ei korjaa niitä riittävän nopeasti tai tehokkaasti. Rakenteelliset ongelmat jatkuvat tuomioista huolimatta.
5.4.3 Vastuunpakoilu
Poliittisella tasolla vastuunpakoilu on dokumentoitua. Perhe- ja peruspalveluministeri Juha Rehula vastasi kirjalliseen kysymykseen (KK 471/2016) huoltokiusaamisesta ja vieraannuttamisesta seuraavasti:
"Kirjallisessa kysymyksessä tarkoitettu vieraannuttaminen ja huoltokiusaaminen saattavat joissakin tilanteissa olla henkistä väkivaltaa siinä merkityksessä kuin edellä on kuvattu. Tämä vaatii kuitenkin tapauskohtaista arviointia, eikä kysymykseen voida ottaa yleistä kantaa."
Kansanedustaja Juho Eerolan kommentti tiivistää ongelman: "Vastaamatta jää, kenelle tuo tapauskohtainen arviointi kuuluu ja mitä pitää tehdä, jotta tuo tapauskohtainen arviointi tehdään."
Tämä on tyypillistä vastuunpakoilua. Ongelma tunnustetaan, mutta vastuutahoa ei nimetä eikä konkreettisia toimenpiteitä esitetä. "Tapauskohtainen arviointi" jää tekemättä, koska kukaan ei ole vastuussa sen tekemisestä.
5.4.4 Lapsen aseman heikkous
Lasten tilanne on heikko verrattuna aikuiseen. Pakkokeinolain mukaan täysi-ikäisen kansalaisen vapauteen voidaan kajota vain tarkoin kriteerein. Vangitsemisvaatimus on otettava tuomioistuimessa käsiteltäväksi viipymättä ja asiat käsitellään muutamissa päivissä.
Kiireellinen sijoitus sen sijaan voi jatkua ilman tuomioistuimen arviointia hallinto-oikeuden käsittelyajoista riippuen hyvin pitkään, käytännössä siihen saakka kunnes huostaanottoasia ratkaistaan. Tämä epäsymmetria aikuisten ja lasten oikeusturvan välillä on huolestuttava.
Kaltoin kohdeltu lapsi ei juuri koskaan ole perheen ainoa avun tarvitsija. Lapsen edun tulisi olla selkeästi etusijalla aikuisten etuun nähden, koska lapsi ei pysty itse puolustamaan oikeuksiaan. Lapsella on oikeus ja tarve erityiseen suojeluun. Käytännössä tämä periaate ei toteudu.
VI. MANIPULAATIOSTRATEGIAT JA JÄRJESTELMÄN HYVÄKSIKÄYTTÖ
6.1 Ennaltaehkäisevä hyökkäys (Pre-emptive Strike)
6.1.1 Narratiivin rakentaminen
Psykopaattinen FDIA-tekijä toimii usein ennakoivasti. Hän ymmärtää, että paljastuminen on mahdollista ja valmistautuu siihen rakentamalla narratiivia, joka suojelee häntä epäilyltä. Tämä narratiivin rakentaminen voi alkaa vuosia ennen kuin kukaan edes epäilee kaltoinkohtelua.
Keskeinen strategia on potentiaalisten paljastajien leimaaminen etukäteen. FDIA-tekijä, joka pelkää toisen vanhemman huomaavan lapsen oireiden epäluonnollisen kuvion, alkaa systemaattisesti rakentaa kuvaa tästä vanhemmasta epävakaana, vainoharhaisena tai mielenterveysongelmaisena. Tämä tapahtuu hienovaraisesti ja pitkän ajan kuluessa.
Tekijä saattaa mainita ohimennen terveydenhuollon ammattilaisille, ystäville ja sukulaisille huolensa toisen vanhemman "oudosta käyttäytymisestä" tai "mielenterveysongelmista". Hän dokumentoi huolellisesti jokaisen tilanteen, jossa toinen vanhempi on reagoinut emotionaalisesti tai toiminut tavalla, joka voidaan tulkita negatiivisesti. Hän luo paperijälkeä, joka tukee hänen narratiiviaan.
Kun epäily lopulta herää ja toinen vanhempi yrittää puolustaa lasta, tekijän vuosien työ kantaa hedelmää. Järjestelmä näkee "huolestuneen, omistautuneen vanhemman" ja "epävakaan, syyttävän vanhemman". Narratiivi on rakennettu niin huolellisesti, että totuus vaikuttaa epätodennäköiseltä.
6.1.2 Provokaatio ja reaktion dokumentointi
Ennaltaehkäisevän hyökkäyksen toinen ulottuvuus on aktiivinen provokaatio. Tekijä provosoi kohdetta reagoimaan emotionaalisesti ja dokumentoi sitten tämän reaktion "todisteena" kohteen epävakaudesta.
Oikeudessa manipulaatio voi saada strategisia muotoja. Tekijä saattaa noudattaa valikoivasti tuomioistuimen määräyksiä näyttääkseen järkevältä, samalla kun hän salaa sabotoi niitä. Hän provosoi toista vanhempaa vihaan sähköposteilla tai julkisilla kohtauksilla ja käyttää sitten tuota purkautumista "todisteena" siitä, että toinen on ongelma.
Tämä strategia on erityisen tehokas, koska se hyödyntää inhimillistä reaktiota epäoikeudenmukaisuuteen. Kun ihminen kokee, että häntä kohdellaan epäoikeudenmukaisesti, että hänen lastaan vahingoitetaan ja että kukaan ei usko häntä, on luonnollista reagoida voimakkaasti, mutta tämä luonnollinen reaktio käännetään häntä vastaan.
Tekijä pysyy provokaation aikana rauhallisena ja "järkevänä". Hän on opetellut kontrolloimaan omia reaktioitaan ja tietää, että ulkoinen rauhallisuus luo uskottavuutta. Kohde sen sijaan näyttää ulospäin juuri sellaiselta epävakaalta henkilöltä, joksi tekijä on hänet leimannut.
6.1.3 Dokumentoinnin epäsymmetria
FDIA-tekijät ovat tyypillisesti poikkeuksellisia dokumentoijia. He pitävät tarkkaa kirjaa kaikesta: lapsen oireista, toisen vanhemman käyttäytymisestä, keskusteluista ammattilaisten kanssa, päivämääristä ja kellonajoista. Tämä dokumentaatio on usein vaikuttavan yksityiskohtaista ja näennäisesti objektiivista.
Kohdevanhempi sen sijaan elää tyypillisesti normaalia elämää eikä dokumentoi. Hän ei ymmärrä olevansa hyökkäyksen kohteena eikä siksi kerää todisteita. Kun hän lopulta havahtuu tilanteeseen, hänellä ei ole vastaavaa paperijälkeä.
Tämä dokumentoinnin epäsymmetria on ratkaiseva oikeusprosesseissa. Tekijällä on kansioittain "todisteita", kun taas kohteella on vain sanansa. Järjestelmä painottaa dokumentaatiota ja se, jolla on enemmän ja parempaa dokumentaatiota, vaikuttaa uskottavammalta.
Paradoksaalisesti juuri tämä ylihuolellinen dokumentointi voi olla hälytysmerkki. Normaalit vanhemmat eivät pidä tällaista kirjaa arjestaan, mutta tämän hälytysmerkin tunnistaminen vaatii ammattilaisilta tietoisuutta FDIA:n dynamiikasta.
6.2 Järjestelmän manipulointi
6.2.1 Lastensuojelun instrumentalisointi
Lastensuojelujärjestelmä, jonka tarkoitus on suojella lapsia, voidaan kääntää aseeksi. FDIA-tekijä tai huoltokiusaaja voi tehdä toistuvia lastensuojeluilmoituksia toisesta vanhemmasta, tietäen että jokainen ilmoitus tutkitaan ja jättää jäljen.
Vaikka ilmoitukset osoittautuisivat perusteettomiksi, ne luovat kumulatiivista vaikutelmaa ongelmista. Kun samasta vanhemmasta on tehty viisi lastensuojeluilmoitusta, järjestelmä alkaa nähdä hänet "ongelmallisena", vaikka yksikään ilmoitus ei olisi johtanut toimenpiteisiin.
Tekijä voi myös hyödyntää lastensuojelun päätöksiä omiin tarkoituksiinsa. Jos lastensuojelu tekee päätöksen tekijän narratiivin pohjalta, tämä päätös legitimoi narratiivin. "Lastensuojelukin on huolissaan" muuttuu todisteeksi, vaikka lastensuojelun huoli perustuu tekijän antamiin virheellisiin tietoihin.
Häiriintynyt vanhempi saattaa värväätä kolmansia osapuolia lastensuojelun, tuomioistuinten ja lainvalvonnan kautta luodakseen ilkeän mustamaalauskampanjan. Hän vihjaa virheellisesti, että kohdevanhempi on syyllistynyt lasten kaltoinkohteluun ja laiminlyöntiin. Hän valehtelee koulujen hallinnolle ja henkilökunnalle, jotta kohdevanhemmalla on rajoitettu osallistuminen lapsen koulutoimintaan. Hän esittää väärennettyjä väitteitä viranomaisille.
6.2.2 Terveydenhuollon harhauttaminen
Terveydenhuollon harhauttaminen on FDIA:n ytimessä. Tekijä osaa esittää oireet vakuuttavasti, käyttää oikeaa lääketieteellistä terminologiaa ja vastata lääkäreiden kysymyksiin tavalla, joka tukee hänen kertomustaan.
Tekijä oppii nopeasti, mitä oireita kannattaa kuvata saadakseen haluamansa tutkimukset ja hoidot. Hän tietää, mitkä oireet johtavat sairaalaan ottoon, mitkä erikoislääkärin konsultaatioon ja mitkä ohitetaan. Tämä tieto mahdollistaa järjestelmän tehokkaan manipuloinnin.
Jos terveydenhuollon ammattilainen kieltäytyy määräämästä lisätutkimuksia, FDIA-tekijä voi uhata toimilla, jotka saavat terveydenhuoltojärjestelmän näyttämään huolimattomalta. "Entä jos lapsellani onkin vakava sairaus ja te ette tutki sitä?" Tämä pelotteen käyttö on usein tehokasta, koska ammattilaiset pelkäävät virheitä ja valituksia.
Lääkärishoppailu on yleinen strategia. Jos yksi lääkäri ei usko tekijän kertomusta, hän vie lapsen toiselle. Ja kolmannelle. Kunnes löytää lääkärin, joka uskoo. Tämä lääkärin lausunto muuttuu sitten "todisteeksi" lapsen sairaudesta.
6.2.3 Ammatillisten verkostojen väärinkäyttö
Kun FDIA-tekijä on itse terveydenhuollon ammattilainen, manipulaation mahdollisuudet moninkertaistuvat. Ammattilainen saa automaattisesti uskottavuutta, jota maallikko ei saa. Hänen sanansa painaa enemmän, hänen arvioitaan kunnioitetaan ja hänen motiivinsa harvoin kyseenalaistetaan.
Ammattilaisella on myös pääsy tietoihin, lääkkeisiin ja järjestelmiin, joita maallikolla ei ole. Hän tietää, miten järjestelmä toimii, missä ovat sen heikkoudet ja miten niitä voi hyödyntää. Hän voi konsultoida kollegoita "epävirallisesti" ja ohjata heidän arvioitaan haluamaansa suuntaan.
Kollegiaalinen luottamus toimii suojamuurina. Ammattilaiset luottavat toisiinsa ja harvoin kyseenalaistavat kollegan arvioita tai motiiveja. Jos FDIA-tekijä on arvostettu lääkäri tai sairaanhoitaja, epäilyn esittäminen häntä vastaan on erityisen vaikeaa. Kuka uskaltaa syyttää kunnioitettua ammattilaista lapsen kaltoinkohtelusta?
6.3 Kohteen patologisointi
6.3.1 Mielenterveysleiman rakentaminen
Yksi tehokkaimmista manipulaatiostrategioista on kohteen patologisointi: toisen vanhemman tai muun epäilijän leimaaminen mielenterveysongelmaiseksi. Kun kohde on leimattu "sairaaksi", hänen kaikki sanomisensa voidaan tulkita oireiksi eikä tosiasioiksi.
Korkean konfliktin vanhempi saattaa kirjoittaa historiaa uudelleen, kieltää ilmeiset totuudet ja syyttää toista vanhempaa kaikesta. Ajan myötä tämä psykologinen väkivalta murentaa kohdevanhemman itseluottamuksen ja mielenterveyden. Ironisesti tekijän aiheuttama stressi voi todella johtaa mielenterveysoireisiin, mikä "todistaa" tekijän narratiivin oikeaksi.
Mielenterveysleiman rakentaminen tapahtuu monella tasolla. Tekijä puhuu kohteen "ongelmista" sukulaisille, ystäville, naapureille ja ammattilaisille. Hän ilmaisee huolensa kohteen jaksamisesta, mielenterveydestä ja kyvystä huolehtia lapsesta. Jokainen keskustelu jättää jäljen kuulijan mieleen.
Kun tarpeeksi moni ihminen on kuullut tekijän huolen, syntyy kollektiivinen käsitys kohteen ongelmallisuudesta. Tämä käsitys vaikuttaa siihen, miten ammattilaiset tulkitsevat kohteen käyttäytymistä. Aktiivinen puolustautuminen nähdään "vainoharhaisuutena". Emotionaalinen reaktio nähdään "epävakautena". Väsymys ja uupumus nähdään "kyvyttömyytenä".
6.3.2 Uskottavuuden tuhoaminen
Kohteen uskottavuuden tuhoaminen on välttämätön osa manipulaatiota. Jos kohde voi uskottavasti kertoa totuuden, tekijä paljastuu. Siksi tekijän on varmistettava, ettei kohdetta uskota.
Kohdevanhempi on usein sosiaalisesti eristetty. Korkean konfliktin henkilö on saattanut mustamaalata hänen maineensa ystäville, perheelle ja ammattilaisille kuvaamalla häntä väkivallantekijäksi tai provosoijaksi. Kun kohde yrittää kertoa totuuden, kukaan ei usko häntä, koska kaikki "tietävät" jo, millainen hän on.
Tekijä saattaa myös syyllistyä gaslightingiin kohdevanhempaa kohtaan. Hän kieltää aiempia sopimuksia, kirjoittaa historiaa uudelleen väittäen ettei koskaan sanonut jotain ja lavastaa tilanteita saadakseen toisen vanhemman näyttämään epävakaalta. Tämä psykologinen väkivalta horjuttaa kohteen omaa käsitystä todellisuudesta.
Uskottavuuden tuhoamisen jälkeen kohde on käytännössä puolustuskyvytön. Hän voi kertoa totuuden, mutta kukaan ei usko. Hän voi esittää todisteita, mutta ne tulkitaan "vainoharhaisuuden" ilmentyminä. Hän on loukussa, josta ei ole ulospääsyä.
6.4 Koordinoitu toiminta: Useamman tekijän dynamiikka
6.4.1 Psykopaattisten toimijoiden liittoutuminen
Erityisen vaarallinen tilanne syntyy, kun kaksi tai useampi psykopaattista toimijaa liittoutuu. Tällainen liittoutuminen voi tapahtua, kun kaksi henkilöä löytää toisistaan saman arvomaailman, samat tavoitteet ja saman valmiuden käyttää moraalittomia keinoja.
Liittoutuminen voi perustua yhteiseen viholliseen, kuten toiseen vanhempaan, joka uhkaa molempia. Se voi perustua yhteiseen hyötyyn, kuten taloudelliseen etuun tai valta-asemaan. Se voi perustua myös psykologiseen yhteensopivuuteen: kaksi manipulaattoria tunnistaa toisensa ja alkaa tehdä yhteistyötä.
Tällainen liitto on erityisen vaarallinen, koska se moninkertaistaa manipulaation kapasiteetin. Kaksi tekijää voi koordinoida toimintaansa, tukea toistensa narratiiveja ja täydentää toistensa kykyjä. Heillä voi olla eri rooleja: toinen toimii "kulisseissa", toinen "näyttämöllä".
6.4.2 Yhteistyön muodot
Koordinoitu FDIA voi ilmetä monin tavoin. Toinen tekijä voi sepittää tai aiheuttaa sairauden, kun taas toinen toimii "asiantuntijana", joka vahvistaa sepitetyn sairauden olemassaolon. Toinen voi tehdä lastensuojeluilmoituksia, kun taas toinen toimii "huolestuneena kolmantena osapuolena", joka tukee ilmoituksen sisältöä.
Roolien jakaminen mahdollistaa tehokkaamman manipulaation. Kun kaksi näennäisesti erillistä tahoa kertoo saman tarinan, se vaikuttaa uskottavammalta. Ammattilaiset eivät välttämättä näe yhteyttä tekijöiden välillä ja siten he eivät tunnista koordinaatiota.
Tiedonvaihto tekijöiden välillä voi olla tiivistä. He voivat jakaa tietoa siitä, mitä ammattilaiset ovat sanoneet, mitkä strategiat toimivat ja missä on järjestelmän heikkouksia. Tämä tiedonvaihto parantaa heidän kykyään manipuloida järjestelmää.
6.4.3 Tunnistamisen erityishaasteet
Koordinoidun FDIA:n tunnistaminen on vaikeampaa kuin yksittäisen tekijän toiminnan paljastaminen. Ammattilaiset saattavat kohdata tekijät erikseen eivätkä näe yhteyttä heidän välillään. Narratiivit näyttävät tulevan eri lähteistä, mikä lisää niiden uskottavuutta.
Kun järjestelmä lopulta alkaa epäillä yhtä tekijää, toinen voi toimia "puolustajana" ja kääntää epäilyn muualle. Tekijät voivat myös uhrata toisen suojellakseen kokonaisuutta: antaa yhden jäädä kiinni pienemmästä rikkeestä, jotta suurempi manipulaatio jatkuu.
Monimutkaistuva manipulaatioverkosto tekee kokonaiskuvan hahmottamisesta lähes mahdotonta ilman systemaattista analyysia. Jokainen ammattilainen näkee vain oman palasensa, eikä kukaan näe koko verkkoa.
VII. KAKSOISSIDONTA JA UHRIN ASEMA
7.1 Kaksoissidonta (Double Bind)
7.1.1 Mahdottoman valinnan anatomia
Kaksoissidonta on tilanne, jossa uhri on loukussa kahden mahdottoman vaihtoehdon välissä. Kumpi tahansa valinta johtaa negatiiviseen lopputulokseen. Tämä on FDIA:n uhrien ja heidän puolustajiensa tyypillinen tilanne.
Kohdevanhempi, joka epäilee lastaan kaltoinkohdeltavan, kohtaa mahdottoman valinnan. Jos hän pysyy hiljaa, lapsen kaltoinkohtelu jatkuu. Vieraannuttaminen etenee. Lapsen terveys ja hyvinvointi kärsivät. Järjestelmä näkee "välinpitämättömän vanhemman", joka ei reagoi lapsen ongelmiin.
Jos hän toimii ja ilmoittaa epäilynsä, hänet leimataan "vainoharhaiseksi". Hänen syytöksensä "vahvistavat" tekijän rakentamaa mielenterveysongelmanarratiivia. Järjestelmä näkee "korkean konfliktin vanhemman", joka tekee perättömiä syytöksiä. Hänen kontaktinsa lapseen saatetaan rajoittaa "lapsen suojelemiseksi".
Kumpi tahansa valinta johtaa häviöön. Tekijä on rakentanut ansaan, josta ei ole ulospääsyä tavallisilla keinoilla.
7.1.2 Järjestelmän tulkinnat
Järjestelmä tulkitsee kohteen käyttäytymistä tavalla, joka vahvistaa tekijän narratiivia riippumatta siitä, mitä kohde tekee.
Jos kohde on passiivinen ja vetäytyvä, hänet tulkitaan välinpitämättömäksi vanhemmaksi, joka ei välitä lapsestaan. Miksi hän ei reagoi lapsen ongelmiin? Miksi hän ei ole aktiivisempi? Hänen passiivisuutensa nähdään merkkinä huonosta vanhemmuudesta.
Jos kohde on aktiivinen ja vaativa, hänet tulkitaan hankalaksi ja konfliktinhakuiseksi. Miksi hän riitelee kaikkien kanssa? Miksi hän ei luota ammattilaisiin? Hänen aktiivisuutensa nähdään merkkinä epävakaudesta ja kontrollintarpeesta.
Jos kohde reagoi emotionaalisesti, se on merkki epävakaudesta. Jos hän pysyy rauhallisena, hän on "kylmä" ja välinpitämätön. Jos hän kerää todisteita, hän on pakkomielteinen ja vainoharhainen. Jos hän ei kerää todisteita, hänellä ei ole näyttöä väitteilleen.
Tämä tulkintakehys on niin laaja, että mikä tahansa käyttäytyminen voidaan tulkita negatiivisesti. Kehys itsessään on manipulaation tuote, mutta kun se on kerran asennettu ammattilaisten mieliin, se toimii automaattisesti.
7.2 Uhrin puolustautumisen esteet
7.2.1 Resurssien epäsymmetria
FDIA-tapausten käsittely vaatii valtavasti resursseja. Tarvitaan aikaa, rahaa, asiantuntemusta ja emotionaalista jaksamista. Kohdevanhemmalla harvoin on kaikkia näitä.
Aika on rajallista. Todisteaineiston kerääminen, asiantuntijoiden konsultoiminen, oikeusprosesseihin valmistautuminen ja viranomaisten kanssa asioiminen vie satoja tunteja. Samaan aikaan kohteen on jatkettava normaalia elämäänsä: käytävä töissä, huolehdittava muista lapsista ja ylläpidettävä omaa terveyttään.
Raha on usein este. Asianajajat, yksityiset asiantuntijat, laboratoriotutkimukset ja oikeuskulut voivat nousta kymmeniin tuhansiin euroihin. Tekijällä saattaa olla enemmän taloudellisia resursseja, tai hän saattaa käyttää yhteisiä varoja oman puolustuksensa rahoittamiseen.
Asiantuntemus on välttämätöntä mutta vaikeasti saatavilla. Harva asianajaja, lääkäri tai sosiaalityöntekijä tuntee FDIA:n dynamiikkaa. Oikean asiantuntijan löytäminen on haastavaa ja väärän asiantuntijan käyttäminen voi vahingoittaa tapausta.
7.2.2 Todistustaakan siirtyminen
Oikeusvaltiossa syytettyä pidetään syyttömänä, kunnes toisin todistetaan. FDIA-tapauksissa tämä periaate kääntyy paradoksaalisesti uhria vastaan.
Käytännössä todistustaakka siirtyy uhrille ja hänen puolustajilleen. Heidän on todistettava, että kaltoinkohtelu tapahtui, ei tekijän todistettava, ettei se tapahtunut. Tämä on erityisen vaikeaa, koska FDIA tapahtuu piilossa ja tekijä on taitava peittämään jälkensä.
Viranomaiset saattavat suhtautua passiivisesti tapaukseen. He odottavat, että uhri tuo todisteet, sen sijaan että itse aktiivisesti tutkisivat. Tämä passiivisuus siirtää tutkintavastuun viranomaisilta uhrille, jolla ei ole viranomaisten keinoja tai valtuuksia.
7.2.3 Traumatisoituminen prosessissa
FDIA:n uhrit ja heidän puolustajansa traumatisoituvat usein itse prosessissa. Tämä sekundaarinen traumatisoituminen vaikeuttaa entisestään puolustautumista.
Kun kohdevanhempi yrittää suojella lastaan ja kohtaa järjestelmän, joka ei usko häntä, kokemus on syvällisesti traumatisoiva. Luottamus instituutioihin murenee. Usko oikeudenmukaisuuteen horjuu. Tunne hallinnantarpeesta katoaa.
Traumatisoitumisen oireet voivat näyttäytyä tavalla, joka vahvistaa tekijän narratiivia. Ahdistuneisuus, unettomuus, keskittymisvaikeudet ja emotionaalinen epävakaus ovat normaaleja reaktioita traumaan, mutta ne voidaan tulkita "mielenterveysongelmiksi", jotka tekijä on jo leimannut kohteeseen.
Mitä pidempään prosessi jatkuu, sitä enemmän kohde kuormittuu. Tekijän intressi on pitkittää prosessia, koska ajan kuluessa kohde väsyy, resurssit loppuvat ja lapsen suhde tekijään "vakiintuu". Aika on tekijän puolella.
7.3 Lapsi uhrina
7.3.1 Lapsen erityinen haavoittuvuus
Lapsi on FDIA:n ensisijainen uhri ja samalla kaikkein haavoittuvin osapuoli. Lapsi on täysin riippuvainen aikuisista eikä kykene puolustamaan itseään.
Pieni lapsi ei ymmärrä olevansa kaltoinkohdeltava. Hän ei tiedä, että hänen oireensa ovat vanhemman aiheuttamia. Hän ei osaa erottaa normaalia hoivaa kaltoinkohtelusta. Hänen koko todellisuutensa on vanhemman määrittelemä.
Vanhempi lapsi saattaa aavistaa, ettei kaikki ole kunnossa, mutta hänellä ei ole käsitteitä tai kieltä kuvata kokemustaan. Hän saattaa tuntea, että jotain on vialla, mutta ei osaa selittää mitä. Lisäksi hän pelkää vanhempaansa, rakastaa vanhempaansa ja haluaa suojella vanhempaansa, mikä estää häntä puhumasta.
Lapsi ei kykene hankkimaan apua. Hän ei voi itse mennä lääkäriin, soittaa poliisille tai paeta kotoa. Hän on täysin riippuvainen siitä, että joku aikuinen tunnistaa tilanteen ja toimii hänen puolestaan.
7.3.2 Traumabonding
Traumabonding, eli traumaperäinen kiintymys, on ilmiö, jossa uhri kiintyy kaltoinkohtelijaansa. Tämä näennäisen paradoksaalinen reaktio on itse asiassa psykologisesti ymmärrettävä ja yleinen.
Lapsen kiintymys vanhempaansa on biologinen välttämättömyys. Lapsi tarvitsee vanhempaa selviytyäkseen ja siksi hän muodostaa kiintymyssuhteen riippumatta vanhemman käyttäytymisestä. Kun vanhempi on sekä turvan lähde että uhan lähde, lapsi sopeutuu ristiriitaiseen tilanteeseen kiinnittymällä entistä voimakkaammin.
FDIA:n kontekstissa traumabonding voi ilmetä lapsen voimakkaana kiintymyksenä kaltoinkohtelijaan. Lapsi saattaa puolustaa vanhempaansa, kieltää kaiken kaltoinkohtelevan käyttäytymisen ja vastustaa eroa vanhemmastaan. Tämä reaktio saatetaan tulkita virheellisesti "todisteeksi" siitä, ettei kaltoinkohtelua ole tapahtunut.
Traumabonding vaikeuttaa myös lapsen toipumista. Vaikka lapsi erotettaisiin tekijästä, kiintymys säilyy ja aiheuttaa ristiriitaisia tunteita. Lapsi saattaa kaivata tekijää, tuntea syyllisyyttä erottamisesta ja vastustaa hoitoa.
7.3.3 Pitkäaikaisvaikutukset
FDIA:n fyysiset pitkäaikaisvaikutukset riippuvat kaltoinkohtelun muodosta ja kestosta. Toistuva myrkyttäminen voi aiheuttaa pysyviä elinvaurioita. Toistuva tukahduttaminen voi johtaa aivovaurioihin ja kehitysviiveisiin. Tarpeettomien lääketieteellisten toimenpiteiden komplikaatiot voivat seurata lasta läpi elämän.
Psykologiset seuraukset ovat usein vakavia ja pitkäkestoisia. Lapsi oppii, ettei voi luottaa lähimpään aikuiseensa. Hän oppii, että rakkaus ja vahingoittaminen kulkevat yhdessä. Hän oppii, ettei hänen oma kokemuksensa todellisuudesta ole luotettava.
Aikuisena FDIA:n uhrit kärsivät usein luottamusongelmista, identiteettivaikeuksista, posttraumaattisesta stressihäiriöstä ja muista mielenterveyden häiriöistä. He saattavat myös somatoida eli ilmentää psyykkistä kärsimystä fyysisinä oireina, mikä on ironisesti juuri sitä, mihin tekijä heitä koulutti.
VIII. TUNNISTAMATTA JÄÄNEET JA VÄÄRIN TUOMITUT: KAKSI VASTAKKAISTA ONGELMAA
8.1 Tunnistamatta jäänyt väkivalta
8.1.1 SIDS-kuolemiksi luokitellut tapaukset
Kätkytkuolema eli SIDS (Sudden Infant Death Syndrome) on diagnoosi, joka annetaan, kun terve vauva kuolee äkillisesti ilman selittävää syytä. Se on poissulkudiagnoosi: kun kaikki muut syyt on suljettu pois, jäljelle jää SIDS.
Tutkimukset ovat osoittaneet, että osa SIDS-kuolemiksi luokitelluista tapauksista on todellisuudessa henkirikoksia. Arviot vaihtelevat, mutta kuolemaan johtava lasten kaltoinkohtelu muodostaa tutkimusten mukaan 1–5 prosenttia tapauksista, jotka on luokiteltu SIDS-kuolemiksi.
Ongelma on, että ruumiinavaus ei pysty erottamaan toisistaan tapaturmaista tukehduttamista, tahallista tukehduttamista ja SIDS:iä. Kaikki kolme näyttävät samanlaisilta. Ei ole merkkejä, joiden perusteella oikeuslääkäri voisi sanoa: "Tämä lapsi tukahdutettiin tahallisesti."
Tämä diagnostinen mahdottomuus tarkoittaa, että osa murhatuista lapsista luokitellaan luonnollisesti kuolleiksi. Heidän kuolemansa jäävät rankaisematta ja tekijä voi jatkaa kaltoinkohtelua muihin lapsiin.
8.1.2 Krooninen kaltoinkohtelu
Tunnistamatta jäänyt kaltoinkohtelu ei aina johda kuolemaan mutta voi jatkua vuosia aiheuttaen kumulatiivista vahinkoa. Lapsi kärsii toistuvista "selittämättömistä" oireista, käy lukuisilla lääkärikäynneillä ja altistuu tarpeettomille tutkimuksille ja hoidoille.
Pitkäaikainen matala-annoksinen myrkyttäminen on erityisen vaikea tunnistaa. Oireet ovat epämääräisiä ja vaihtelevat, eikä mikään yksittäinen tutkimus paljasta syytä. Lapsi voi olla sairas vuosia ilman, että kukaan ymmärtää oireiden olevan aiheutettuja.
Toistuva tukahduttaminen, joka ei johda kuolemaan, voi silti aiheuttaa merkittäviä aivovaurioita. Jokainen hypoksinen episodi vahingoittaa aivokudosta. Ajan myötä kumulatiivinen vaurio ilmenee kehitysviiveinä, oppimisvaikeuksina ja neurologisina ongelmina. Näitä ongelmia hoidetaan erillisinä diagnoosia saamatta, mikä johtaa tehottomiin hoitoihin.
8.1.3 "Selittämättömät" sairaudet
Kun lapsella on oireita, joita lääketiede ei pysty selittämään, tyypillinen reaktio on jatkaa tutkimuksia tai diagnosoida "toiminnallinen" häiriö. Harvoin kysytään: voivatko nämä oireet olla aiheutettuja?
Oireet olivat pitkittyneitä ja vaihtelivat ajan myötä ilman mitään positiivista tai ratkaisevaa löydöstä missään diagnostisissa tutkimuksissa. Tällainen kuvaus on klassinen FDIA-tapausten piirre, mutta se tulkitaan usein harvinaisen sairauden ilmentymäksi eikä kaltoinkohtelun merkiksi.
FDIA-tapauksissa lapsen diagnosointihistoria on usein pitkä ja hämmentävä. Lukuisia tutkimuksia, useita diagnooseja, monia hoitoja, mutta mikään ei tunnu selittävän kokonaisuutta. Tämän kuvion pitäisi herättää epäily, mutta se tulkitaan usein vain "monimutkaiseksi sairaudeksi".
8.2 Väärin tuomitut viattomat
8.2.1 Tilastollisen päättelyn virheet
FDIA:n historia sisältää myös traagisia tapauksia, joissa viattomia vanhempia on tuomittu lastensa murhasta. Osa näistä tuomioista perustui virheelliseen tilastolliseen päättelyyn.
Meadow'n laki, jonka mukaan useat lapsikuolemat perheessä viittaavat murhaan, perustuu oletukseen, että SIDS-kuolemat ovat toisistaan riippumattomia tapahtumia. Jos yhden lapsen SIDS-kuoleman todennäköisyys on 1:8000, kahden lapsen kuoleman todennäköisyys olisi 1:64 000 000, mikä tekisi siitä käytännössä mahdottoman sattuman.
Tämä päättely on kuitenkin virheellinen. Geneettiset tekijät, ympäristötekijät ja muut tunnistamattomat riskitekijät voivat lisätä SIDS-kuoleman todennäköisyyttä perheissä. Kuolemat eivät ole riippumattomia tapahtumia, vaan perheen riski voi olla kohonnut. Tilastollinen harvinaisuus ei siis ole todiste murhasta.
Tämä virhe johti useiden viattomien äitien tuomitsemiseen. Heidän lapsensa kuolivat luonnollisiin syihin, mutta tilastollinen "todiste" riitti vakuuttamaan tuomaristot.
8.2.2 Geneettisten syiden sivuuttaminen
Viimeaikaiset geneettiset tutkimukset ovat paljastaneet, että merkittävä osa vauvojen äkillisistä kuolemista selittyy geneettisillä tekijöillä. Aiemmin tuntemattomia mutaatioita, jotka aiheuttavat sydämen rytmihäiriöitä, aineenvaihduntahäiriöitä tai muita hengenvaarallisia tiloja, löydetään jatkuvasti lisää.
Kathleen Folbigg tuomittiin neljän lapsensa murhasta. Kaksi vuosikymmentä myöhemmin genomitestaus osoitti, että ainakin kaksi hänen lapsistaan kuoli todennäköisesti aiemmin tuntemattomaan geneettiseen mutaatioon, joka johti sydänkomplikaatioihin. Hän vietti 20 vuotta vankilassa viattomana.
Geneettisesti selittyvät kuolemat muodostavat tällä hetkellä kolmanneksen vauvojen äkillisistä ja odottamattomista kuolemista. Tämän osuuden odotetaan kasvavan, kun tutkimus edistyy ja uusia mutaatioita tunnistetaan.
Tämä tieto on mullistava FDIA:n diagnostiikan kannalta. Ennen kuin vanhempaa syytetään kaltoinkohtelusta, geneettiset syyt on suljettava pois. Samalla se korostaa tarvetta varovaisuuteen: syyte on vakava ja virheen seuraukset ovat katastrofaaliset.
8.3 Yhteinen juurisyy
8.3.1 Järjestelmällisen tunnistamisen puute
Sekä tunnistamatta jäänyt kaltoinkohtelu että väärin tuomitut viattomat ovat saman ongelman eri puolia: järjestelmällisen tunnistamisen puute. Kun diagnostisia työkaluja ei ole, sekä syylliset pääsevät karkuun että viattomat tuomitaan.
Ilman selkeitä kriteerejä ja protokollia arviointi jää yksittäisen ammattilaisen harkinnan varaan. Tämä harkinta voi olla oikea tai väärä ja seuraukset ovat kummassakin tapauksessa vakavia. Subjektiiviset arviot eivät riitä näin vakavien päätösten perustaksi.
8.3.2 Diagnostisten työkalujen kehittymättömyys
FDIA:n diagnostiikkaan ei ole olemassa luotettavaa testiä tai biomarkkeria. Diagnoosi perustuu kliiniseen arvioon, hoitohistorian analyysiin ja olosuhteiden kokonaisarviointiin. Tämä tekee diagnostiikasta subjektiivista ja altista virheille.
Standardoidut protokollat, jotka ohjeistaisivat tutkimusten ja havaintojen tekemistä, puuttuvat suurelta osin. Jokainen tapaus arvioidaan erikseen ilman yhtenäistä viitekehystä. Tämä johtaa epäjohdonmukaisiin päätöksiin.
Separation test eli lapsen erottaminen epäillystä hoitajasta on yksi harvoista diagnostisista työkaluista. Jos lapsen oireet häviävät erotuksen aikana ja palaavat yhdistämisen jälkeen, se on vahva viite aiheuttamisesta, mutta tämäkin testi on riippuvainen olosuhteista ja tulkinnasta.
8.3.3 Molempien virheiden vakavuus
Molemmat virheet ovat vakavia ja niiden seuraukset ovat erilaisia mutta yhtä tuhoisia.
Tunnistamatta jäänyt kaltoinkohtelu tarkoittaa, että lapsi jatkaa kärsimystään. Hän altistuu toistuvalle väkivallalle, hänen terveytensä vahingoittuu ja hänen kehityksensä häiriintyy. Pahimmassa tapauksessa hän kuolee. Tekijä jatkaa toimintaansa rankaisematta ja voi kohdistaa kaltoinkohtelun muihinkin lapsiin.
Väärä tuomio tarkoittaa, että viaton ihminen menettää vapautensa, perheensä ja maineensa. Hänen muut lapsensa menettävät vanhempansa. Todellinen kuolinsyy jää selvittämättä, mikä voi vaikuttaa perheen muiden jäsenten terveyteen, jos kyseessä on geneettinen tila.
Molempien virheiden välttäminen vaatii tasapainoista lähestymistapaa: riittävää epäilyä kaltoinkohtelun tunnistamiseksi, mutta myös riittävää varovaisuutta viattomien suojelemiseksi. Tämä tasapaino on vaikea saavuttaa ilman asianmukaisia työkaluja ja protokollia.
IX. SUOMEN ERITYISTILANNE
9.1 Dokumentoitu tutkimusvaje
9.1.1 Lääkärilehden katsaus (2018)
Suomen Lääkärilehden vuoden 2018 katsausartikkelissa todetaan yksiselitteisesti: "Suomalaisia tutkimuksia aiheesta ei löytynyt." Tämä toteamus perustuu systemaattiseen kirjallisuushakuun, joka kattoi kansainväliset tietokannat.
Tämä tutkimusvaje ei ole sattumaa eikä merkki siitä, ettei FDIA:ta esiintyisi Suomessa. Se on seuraus siitä, että ilmiötä ei ole priorisoitu tutkimuskohteeksi. Tutkimusta ei ole rahoitettu, seuranta-aineistoja ei ole kerätty eikä diagnostisia protokollia ole kehitetty.
Tutkimusvajeella on käytännön seurauksia. Ammattilaisilla ei ole suomalaista vertailuaineistoa, johon nojata. He eivät tiedä, kuinka yleistä FDIA on Suomessa, mitkä ovat tyypilliset ilmenemismuodot suomalaisessa kontekstissa tai miten suomalainen järjestelmä vaikuttaa tunnistamiseen ja hoitoon.
9.1.2 Esiintyvyyden tuntemattomuus
Koska systemaattista tutkimusta ei ole tehty, FDIA:n esiintyvyys Suomessa on tuntematon. Kansainvälisten lukujen perusteella voidaan tehdä karkeita arvioita, mutta nämä arviot ovat epävarmoja.
Jos sovelletaan kansainvälisiä esiintyvyysarvioita (0,5–2 tapausta 100 000 alle 16-vuotiasta kohden vuosittain) Suomen väestöön, tapauksia olisi vuosittain 5–20. Tämä on kuitenkin todennäköisesti aliarvio, koska suurin osa tapauksista jää tunnistamatta.
Todellisuudessa emme tiedä, kuinka monta lasta Suomessa kärsii FDIA:sta. Emme tiedä, kuinka moni heistä on terveydenhuollon potilaana "selittämättömien" oireiden vuoksi. Emme tiedä, kuinka moni heistä on lastensuojelun asiakas muista syistä. Emme tiedä, kuinka moni heistä on kuollut diagnosoimattomaan kaltoinkohteluun.
9.2 Tilastollinen tausta
9.2.1 Huoltoriidat Suomessa
Suomessa noin 30 000 lasta kokee vuosittain vanhempiensa eron. Suurin osa eroista sujuu sovinnollisesti, mutta merkittävä osa ajautuu riitaisiksi.
Vuosina 2015–2016 käräjäoikeuksissa käsiteltiin 2 582 riitaista huolto- ja tapaamisasiaa. Vuonna 2016 kirjattiin 1 694 kärjistynyttä erotilannetta. Nämä luvut kertovat siitä, kuinka moni lapsi elää keskellä aikuisten konfliktia.
Riitaisat huoltoriidat ovat riskiympäristö FDIA:lle ja vieraannuttamiselle. Kun vanhempien välinen konflikti on kärjistynyt, lapsen käyttäminen välineenä on todennäköisempää. Lapsen oireiden aiheuttaminen voi palvella tekijän tavoitteita huoltoriidassa.
9.2.2 Vieraannuttamisen esiintyvyys
Vieraannuttamista esiintyy arviolta 10 prosentissa kaikista eroista. Pitkittyneissä huoltoriidoissa osuus nousee 20–27 prosenttiin. Nämä ovat merkittäviä lukuja, jotka osoittavat ilmiön laajuuden.
Vieraannuttaminen ja FDIA voivat esiintyä samanaikaisesti. Tekijä saattaa sekä vieraannuttaa lasta toisesta vanhemmasta että aiheuttaa lapselle oireita. Molemmat palvelevat samaa päämäärää: toisen vanhemman syrjäyttämistä ja oman aseman vahvistamista.
Vieraannuttamisen tunnistaminen on vaikeaa, kuten FDIA:nkin. Molemmat tapahtuvat piilossa, molemmat perustuvat manipulaatioon ja molemmissa tekijä esiintyy uhrina tai pelastajana.
9.2.3 Lastensuojelun yhteys
Erityisen huolestuttava tilasto on, että 67 prosenttia huoltoriitoja käyvistä perheistä on lastensuojelun asiakkaita. Tämä osoittaa, että huoltoriidat ja lastensuojelun asiakkuus kietoutuvat yhteen.
Tämä kytkös voi toimia kahteen suuntaan. Toisaalta lastensuojelu saattaa olla mukana, koska perheessä on todellisia ongelmia, jotka vaativat puuttumista. Toisaalta lastensuojelua saatetaan käyttää aseena huoltoriidassa, kuten aiemmin on kuvattu.
Lastensuojelun näkökulmasta tilanne on haastava. Miten erottaa aidot huolet manipulatiivisista ilmoituksista? Miten tunnistaa FDIA huoltoriidan keskellä? Miten suojella lasta, kun molemmat vanhemmat esittävät ristiriitaisia väitteitä?
9.3 Rakenteelliset ongelmat
9.3.1 EIT:n tuomioiden merkitys
Euroopan ihmisoikeustuomioistuimen tuomiot Suomelle eivät suoraan koske FDIA:ta, mutta ne paljastavat rakenteellisia ongelmia, jotka vaikuttavat myös FDIA-tapausten käsittelyyn.
Kun 60 prosenttia tuomioista liittyy oikeudenmukaisen oikeuskäsittelyn puutteeseen ja 15 prosenttia perhe-elämän kunnioituksen loukkaukseen, voidaan päätellä, että järjestelmässä on vakavia puutteita. Nämä puutteet vaikuttavat kaikkiin perhe- ja lastensuojeluasioihin, mukaan lukien FDIA-tapauksiin.
Avoimien tapausten määrä, 19 kappaletta joista 10 on johtavia tapauksia, osoittaa, että ongelmia ei korjata riittävän nopeasti. Rakenteelliset viat pysyvät, vaikka niistä on annettu tuomioita.
9.3.2 Korjaamattomien virheiden toistuminen
Kun rakenteellisia ongelmia ei korjata, virheet toistuvat. Jokainen uusi tapaus kohtaa samat esteet, samat puutteet ja samat sokeat pisteet. Yksittäisiä tapauksia saatetaan ratkaista, mutta järjestelmä ei opi.
FDIA:n kontekstissa tämä tarkoittaa, että jokainen uusi uhri joutuu käymään läpi saman taistelun tunnustamisesta. Ammattilaiset tekevät samoja virheitä, koska heillä ei ole koulutusta tai protokollia. Järjestelmän aukot pysyvät, koska kukaan ei ota vastuuta niiden korjaamisesta.
Toistuvat virheet eivät ole yksittäisten ammattilaisten syytä. Ne ovat järjestelmän syytä mutta ilman järjestelmätason muutosta ne jatkuvat.
X. NOIDANKEHÄ: MIKSI MUUTOS EI ETENE
10.1 Noidankehän rakenne
FDIA:n tunnistamisen puutteet ja niiden korjaamisen vaikeus muodostavat noidankehän, jossa jokainen tekijä vahvistaa toista.
Ensimmäinen lenkki: Lääketiede ei tunnista FDIA:ta. Ammattilaisilla ei ole koulutusta, protokollia tai työkaluja tunnistamiseen. Lapsen oireet jäävät selittämättömiksi tai saavat väärän diagnoosin.
Toinen lenkki: Lastensuojelu ei tunnista vieraannuttamista ja manipulaatiota. Tilanteet kategorisoidaan huoltoriidoiksi, joihin ei puututa. Manipulaatio jatkuu häiriöttä.
Kolmas lenkki: Oikeusjärjestelmä ei saa riittävää näyttöä. Ilman lääketieteellistä diagnoosia ja lastensuojelun arviota oikeuskäsittelyyn ei ole perusteita. Tekijä vapautuu tai saa huoltajuuden.
Neljäs lenkki: Tutkimusta ei tehdä. Koska tapauksia ei tunnisteta, niitä ei dokumentoida. Koska niitä ei dokumentoida, dataa ei synny. Koska dataa ei ole, tutkimusta ei voida tehdä.
Viides lenkki: Protokollat eivät kehity. Ilman tutkimusta ei tiedetä, mitä pitäisi tehdä. Ilman protokollia ammattilaiset eivät osaa toimia. Paluu ensimmäiseen lenkkiin.
Tämä kehä on itsensä ylläpitävä. Jokainen lenkki vahvistaa seuraavaa ja kehästä on vaikea päästä ulos ilman ulkopuolista interventiota.
10.2 Esteet muutokselle
10.2.1 Institutionaalinen inertia
Instituutiot vastustavat luonnostaan muutosta. Vakiintuneet käytännöt, rakenteet ja ajattelutavat ovat juurtuneet syvälle ja niiden muuttaminen vaatii valtavasti energiaa.
Resurssipula on jatkuva este. Uudet protokollat, koulutukset ja tutkimusohjelmat maksavat. Kun resurssit ovat rajalliset, ne kohdistetaan akuutteihin tarpeisiin. "Harvinaiset" ilmiöt, kuten FDIA, jäävät prioriteettilistan häntäpäähän.
Byrokraattinen hitaus estää nopeat muutokset. Protokollien päivittäminen vaatii lukuisia kokouksia, lausuntokierroksia ja hyväksyntöjä. Prosessi voi kestää vuosia ja sinä aikana lapset kärsivät.
Siiloutuneet organisaatiot eivät kommunikoi keskenään. Terveydenhuolto, lastensuojelu ja oikeusjärjestelmä toimivat omissa lokeroissaan. Kukaan ei koordinoi kokonaisuutta eikä ota vastuuta rajojen yli menevistä ongelmista.
10.2.2 Psykologinen kieltäminen
Kieltäminen on psykologinen puolustusmekanismi, joka suojelee mieltä liian tuskalliselta todellisuudelta. FDIA:n kontekstissa kieltäminen toimii sekä yksilö- että järjestelmätasolla.
Ammattilaiset kieltävät, koska totuus on liian ahdistava. Ajatus siitä, että vanhempi voisi systemaattisesti vahingoittaa omaa lastaan, on niin järkyttävä, että mieli torjuu sen. On helpompi uskoa, että lapsi on sairas, että vanhempi on huolissaan, että kaikki on kunnossa.
Järjestelmä kieltää, koska tunnustaminen vaatisi toimintaa. Jos FDIA tunnustettaisiin merkittäväksi ongelmaksi, pitäisi kohdentaa resursseja, kouluttaa henkilöstöä ja muuttaa käytäntöjä. Kieltäminen on halvempaa ja helpompaa.
Yhteiskunta kieltää, koska se haastaa perusoletuksia. Hyvinvointivaltio perustuu ajatukseen, että vanhemmuus on lähtökohtaisesti hyvää ja että järjestelmä suojelee haavoittuvia. FDIA paljastaa, ettei kumpikaan oletus ole aina totta.
10.2.3 Ideologinen sokeus
Hyvinvointivaltion ideologia sisältää implisiittisiä oletuksia, jotka vaikeuttavat FDIA:n tunnistamista.
Vanhemmuus oletetaan lähtökohtaisesti hyväksi. Vanhempien uskotaan haluavan lastensa parasta. Tämä oletus on useimmiten oikea, mutta se estää näkemästä tapauksia, joissa vanhempi toimii lapsen vahingoksi.
Järjestelmän oletetaan toimivan lapsen eduksi. Terveydenhuollon, lastensuojelun ja oikeusjärjestelmän uskotaan suojelevan lapsia. Tämä oletus estää näkemästä tilanteita, joissa järjestelmä epäonnistuu tai jopa vahvistaa kaltoinkohtelua.
Poikkeukset oletetaan yksittäistapauksiksi. Kun ongelma havaitaan, se tulkitaan yksittäiseksi epäonnistumiseksi eikä rakenteelliseksi viaksi. Tämä tulkinta estää järjestelmätason muutokset.
10.2.4 Tutkimuksen puutteen itseään vahvistava vaikutus
Tutkimuksen puute luo itseään vahvistavan kierteen. Koska tutkimusta ei ole, ilmiötä pidetään harvinaisena. Koska sitä pidetään harvinaisena, siihen ei kohdenneta resursseja. Koska resursseja ei ole, tutkimusta ei tehdä. Koska tutkimusta ei tehdä, ilmiö pysyy tuntemattomana.
Tämä kierre pätee erityisesti Suomeen. Dokumentoitu tutkimusvaje tarkoittaa, ettei suomalaista dataa ole. Ilman suomalaista dataa voidaan väittää, ettei ilmiö ole relevantti Suomessa. Ilman tunnustettua relevanssia ei synny painetta tutkimukselle.
Kierteen katkaiseminen vaatii poliittista päätöstä. Jonkun on päätettävä, että FDIA:ta tutkitaan, vaikka emme vielä tiedä sen laajuutta. Tutkimus itsessään paljastaa laajuuden ja luo painetta lisätoimenpiteille.
10.3 Kenen etu?
10.3.1 Institutionaalinen itsesuojelu
On kysyttävä, kenen etua nykyinen tilanne palvelee. Vastaus on osittain, että se palvelee instituutioiden itsesuojelua.
Sosiaalityöntekijöiden näkökulmasta tunnistamaton FDIA tarkoittaa yhtä monimutkaista tapausta vähemmän. Ylikuormitettu järjestelmä "hyötyy" siitä, ettei vaikeita tapauksia tunnisteta.
Lääkäreiden näkökulmasta tunnistamaton FDIA tarkoittaa, ettei tarvitse kohdata vaikeita konfrontaatioita vanhempien kanssa. On helpompi hoitaa "sairasta" lasta kuin syyttää vanhempaa.
Tuomareiden näkökulmasta tunnistamaton FDIA tarkoittaa, ettei tarvitse tehdä vaikeita päätöksiä riittämättömällä näytöllä. On helpompi nojata "vakiintuneisiin olosuhteisiin" kuin arvioida monimutkaista manipulaatiota.
Nämä eivät ole tietoisia valintoja, vaan järjestelmän tuottamia kannustimia. Järjestelmä palkitsee helpoista ratkaisuista ja rankaisee vaikeisiin tarttumisesta.
10.3.2 Resurssien säästäminen
Lyhyellä aikavälillä tunnistamisen välttäminen säästää resursseja. Laajat tutkimukset ovat kalliita, moniammatilliset tiimit vaativat koordinaatiota ja oikeusprosessit vievät aikaa.
Pitkällä aikavälillä tunnistamatta jättäminen on kalliimpaa. Krooniset sairaudet, jotka johtuvat kaltoinkohtelusta, vaativat vuosien hoitoja. Psykologiset traumat vaativat pitkäaikaista kuntoutusta. Lastensuojelun sijoitukset maksavat yhteiskunnalle merkittävästi.
Mutta järjestelmät optimoivat lyhyellä aikavälillä. Budjettikaudet ovat vuoden tai kahden mittaisia. Säästöt näkyvät heti, kun taas kustannukset realisoituvat vuosien kuluttua, toisen budjetin piirissä, toisen ministeriön vastuulla.
10.3.3 Muutoksen välttämättömyys
Huolimatta esteistä, muutos on välttämätön. Lapsen oikeus elämään, terveyteen ja turvallisuuteen on ehdoton. Tämä oikeus ei riipu resursseista, byrokraattisesta mukavuudesta tai ideologisista oletuksista.
Jokainen päivä, jona järjestelmä ei tunnista FDIA:ta, on päivä, jona joku lapsi kärsii. Jokainen tapaus, joka jää tunnistamatta, on epäonnistuminen, josta järjestelmä kantaa vastuun. Jokainen vuosi ilman tutkimusta on vuosi, jona tieto ei kerry ja käytännöt eivät kehity.
Muutos alkaa tunnistamisesta. Tunnistaminen alkaa tiedosta. Tieto alkaa tutkimuksesta, mutta tutkimus alkaa poliittisesta päätöksestä tunnustaa ongelma ja kohdentaa siihen resursseja.
Tämä päätös on tehtävä. Se on velvollisuus niitä lapsia kohtaan, jotka jo kärsivät tunnistamattomasta kaltoinkohtelusta. Se on velvollisuus niitä lapsia kohtaan, jotka kärsivät tulevaisuudessa, jos mitään ei muutu. Se on velvollisuus niitä aikuisia kohtaan, jotka yrittävät puolustaa lapsiaan ja kohtaavat järjestelmän, joka ei usko heitä.
Kieltäminen kaikissa muodoissaan on edelleen lapsen tehokkaan suojelun pääasiallisin este. Järjestelmän on voitettava oma kieltämisensä.
XI. PROTOKOLLAEHDOTUKSET
11.1 Diagnostiset protokollat
11.1.1 Laajennettu toksikologinen seulonta
Nykyinen toksikologinen seulontakäytäntö on riittämätön FDIA:n tunnistamiseen. Rutiiniseulonnat on suunniteltu yleisimpien päihteiden tunnistamiseen, eivät FDIA:ssa tyypillisesti käytettyjen aineiden havaitsemiseen. Protokollan uudistaminen on välttämätöntä.
Nykyinen käytäntö ja tarvittavat muutokset:
| Osa-alue | Nykyinen käytäntö | Ehdotettu muutos |
|---|---|---|
| Seulonnan laajuus | Suppea huumeseulonta | Laajennettu toksikologinen paneeli sisältäen harvinaisemmat aineet |
| Näytemateriaalit | Vain akuutit veri- ja virtsanäytteet | Hiusnäytteet kroonisen altistuksen tunnistamiseen |
| Insuliinimääritykset | Ei rutiinikäytössä | Insuliini ja C-peptidi samanaikaisesti hypoglykemiatapauksissa |
| Elektrolyytit | Perusmääritykset | Laajennettu elektrolyyttipaneeli sisältäen solun sisäiset tasot |
| Analyysimenetelmät | Immunologiset pikatestit | LC-MS/GC-MS varmistusanalyysit epäilytapauksissa |
Hiusnäytetutkimus ansaitsee erityishuomion. Huumausaineiden havaitseminen hiuksista mahdollistaa takautuvan vahvistuksen altistuksen historiasta useiden kuukausien ajalta. Tämä on korvaamaton työkalu kroonisen myrkytyksen tunnistamisessa, kun akuutit näytteet eivät paljasta mitään.
Protokollan käynnistyskriteerit tulisi määritellä selkeästi. Laajennettu toksikologinen seulonta tulisi suorittaa, kun lapsella on toistuvia selittämättömiä oireita, jotka eivät sovi yhteen minkään tunnistetun sairauden kanssa. Samoin kun oireet häviävät sairaalahoidon aikana ja palaavat kotiutumisen jälkeen tai kun lapsen historia sisältää useita hoitokontakteja eri sairaaloissa samankaltaisilla oireilla.
11.1.2 Kuvantaminen ja biomarkkerit
Kuvantamistutkimusten ja biomarkkereiden hyödyntäminen on puutteellista FDIA:n diagnostiikassa. Erityisesti hypoksisten aivovaurioiden tunnistaminen vaatii herkempiä menetelmiä kuin nykyinen käytäntö tarjoaa.
Kuvantamisen uudistaminen:
| Osa-alue | Nykyinen käytäntö | Ehdotettu muutos |
|---|---|---|
| Ensisijainen tutkimus | CT-kuvaus | MRI epäilytapauksissa ensisijaisena |
| Ajoitus | Vain akuutit tilanteet | Seurantakuvantaminen toistuvissa episodeissa |
| Protokolla | Yleinen protokolla | FDIA-spesifinen protokolla, joka huomioi hienovaraiset muutokset |
Biomarkkereiden käyttöönotto:
Aivovaurion biomarkkerit voivat paljastaa kudosvaurion, joka ei vielä näy kuvantamisessa. S-100B-proteiini vapautuu aivokudoksesta vaurion yhteydessä ja on havaittavissa verestä. NSE eli neuronispesifinen enolaasi on herkkä hermosolujen vauriolle. GFAP eli glial fibrillary acidic protein osoittaa gliasolujen vaurioitumisen.
Näiden biomarkkereiden määrittäminen tulisi sisällyttää protokollaan, kun epäillään toistuvaa hypoksiaa tai muuta aivovaurioita aiheuttavaa kaltoinkohtelua. Kohonneet arvot ilman selittävää syytä ovat merkittävä hälytysmerkki.
11.1.3 Infektioiden forensinen tutkinta
Toistuvat infektiot vaativat etiologian selvittämistä, ei pelkästään hoitoa. Forensinen mikrobiologinen analyysi voi paljastaa tahallisen kontaminaation.
Hälytysmerkit, jotka edellyttävät forensista tutkintaa:
Polymikrobiaaliset infektiot, joissa samasta fokuksesta löytyy useita bakteerilajeja, ovat epätyypillisiä luonnollisille infektioille. Ulosteperäiset bakteerit, kuten Escherichia coli, Enterococcus-lajit tai Bacteroides-lajit verestä tai laskimolinjasta viittaavat tahalliseen kontaminaatioon. Toistuvat infektiot samassa paikassa, erityisesti keskuslaskimokatetrissa, ovat erittäin epäilyttäviä.
Tutkintaprotokolla:
Näytteet tulee säilyttää forensista analyysia varten. Bakteerikantojen tyypitys mahdollistaa alkuperän selvittämisen. Vertailunäytteet ympäristöstä ja mahdollisista kontaminaatiolähteistä tulee ottaa. Mikrobiologin konsultaatio epätyypillisten löydösten yhteydessä on välttämätön.
11.2 "Selittämätön pitkittynyt oireilu" -protokolla
11.2.1 Kriteerit protokollan käynnistämiselle
Protokolla tulisi käynnistää, kun lapsi täyttää seuraavat kriteerit:
Ensisijaiset kriteerit:
Vakava tai toistuva oireilu, joka on jatkunut yli kolme kuukautta ilman diagnostista selitystä. Lukuisat tutkimukset ovat olleet negatiivisia tai antaneet ristiriitaisia tuloksia. Oireet ovat epätyypillisiä tunnetuille sairauksille tai eivät vastaa odotetusti hoitoon.
Toissijaiset kriteerit, jotka vahvistavat epäilyä:
Oireet ilmenevät pääasiassa tai ainoastaan yhden hoitajan läsnä ollessa. Oireet lievittyvät tai häviävät sairaalahoidon aikana. Lapsi on käynyt useissa eri sairaaloissa tai useilla eri lääkäreillä. Vanhempi vaikuttaa poikkeuksellisen kiinnostuneelta lääketieteellisistä yksityiskohdista tai vastustaa kotiutusta.
11.2.2 Pakolliset toimenpiteet
Kun kriteerit täyttyvät, seuraavat toimenpiteet ovat pakollisia:
1. Lapsen kuuleminen yksin
Lapsi tulee kuulla ilman vanhemman läsnäoloa ikätasoisesti. Kuulemisen tulee olla strukturoitu mutta ei johdatteleva. Kuulemisen suorittaa koulutettu ammattilainen, mieluiten lastenpsykologi tai lastenpsykiatri. Kuuleminen dokumentoidaan huolellisesti.
2. Laaja toksikologinen seulonta
Seulonnan tulee sisältää vähintään laajennettu verinäyte, jossa analysoidaan harvinaisemmat myrkyt ja lääkeaineet. Hiusnäyte kroonisen altistuksen tunnistamiseen on välttämätön. Insuliini ja C-peptidi on määritettävä, jos lapsella on ollut hypoglykemiaa. Laajennettu elektrolyyttipaneeli paljastaa mahdolliset suola- tai muut elektrolyyttimanipulaatiot.
3. Geneettinen testaus
Geneettinen testaus sulkee pois harvinaiset geneettiset sairaudet, jotka voisivat selittää oireet. Tämä on tärkeää sekä diagnoosin kannalta että viattomien vanhempien suojelemiseksi vääriltä syytöksiltä. Genomianalyysi voi paljastaa aiemmin tuntemattomia mutaatioita.
4. Separation test
Separation test eli lapsen erottaminen epäillystä hoitajasta on yksi harvoista diagnostisista työkaluista FDIA:n tunnistamiseen. Lapsen vointia seurataan tarkasti erottamisen aikana. Jos oireet häviävät erottamisen aikana ja palaavat yhdistämisen jälkeen, se on vahva viite aiheuttamisesta.
Separation test vaatii huolellista suunnittelua ja toteutusta. Erottamisen tulee olla riittävän pitkä, vähintään useita päiviä. Seuranta tulee olla systemaattista ja dokumentoitua. Testin tulee tapahtua kontrolloiduissa olosuhteissa.
5. Moniammatillinen arvio
Moniammatillinen tiimi arvioi kokonaisuuden. Tiimiin kuuluu vähintään lastenlääkäri, lastenpsykiatri tai lastenpsykologi, sosiaalityöntekijä ja tarvittaessa oikeuslääkäri. Tiimi kokoaa kaiken saatavilla olevan tiedon ja tekee yhteisen arvion.
11.2.3 Automaattiset hälytysmerkit
Tietyt tilanteet tulisi määritellä automaattisiksi hälytysmerkeiksi, jotka edellyttävät välitöntä arviointia:
Hälytysmerkit vanhemman käyttäytymisessä:
Vanhempi kieltäytyy separation-testistä ilman hyväksyttävää syytä. Vanhempi kieltäytyy toksikologisesta seulonnasta. Vanhempi vaihtaa toistuvasti lääkäriä, kun tutkimukset eivät tue hänen kertomustaan. Vanhempi vastustaa voimakkaasti kotiutusta, vaikka lapsen vointi on parantunut.
Hälytysmerkit lapsen voinnissa:
Lapsen oireet häviävät tai lievittyvät merkittävästi vanhemman poissa ollessa. Oireet palaavat tai pahenevat välittömästi vanhemman saapuessa. Lapsi oireilee vain kotona, ei koskaan koulussa tai muualla.
Hälytysmerkit hoitohistoriassa:
Lapsella on useita sisaruksia, jotka ovat kärsineet selittämättömistä oireista. Perheessä on tapahtunut selittämättömiä lapsikuolemia. Lapsella on poikkeuksellisen paljon hoitokontakteja eri sairaaloissa.
11.3 Moniammatillinen arviointimalli
11.3.1 Tiimin kokoonpano
Moniammatillinen tiimi on välttämätön FDIA:n tunnistamisessa ja arvioinnissa. Kukaan yksittäinen ammattilainen ei voi hallita kaikkia tarvittavia näkökulmia.
Ydintiimin kokoonpano:
Lastenlääkäri vastaa lääketieteellisestä arvioinnista, koordinoi tutkimuksia ja tulkitsee löydöksiä. Hänellä tulee olla erityisosaamista FDIA:sta ja kaltoinkohtelun tunnistamisesta.
Lastenpsykiatri tai lastenpsykologi arvioi lapsen psyykkistä tilaa, suorittaa lapsen kuulemisen ja arvioi vanhemman käyttäytymistä. Hän tunnistaa traumatisoitumisen merkit ja arvioi kiintymyssuhteen laatua.
Sosiaalityöntekijä koordinoi lastensuojelun toimenpiteitä, kerää tietoa perheen tilanteesta ja arvioi kodin olosuhteita. Hän toimii yhteyshenkilönä lastensuojelun ja terveydenhuollon välillä.
Oikeuslääkäri konsultoidaan tarvittaessa, erityisesti kun epäillään fyysistä kaltoinkohtelua tai kun tarvitaan forensista asiantuntemusta. Hän arvioi vammojen alkuperää ja mekanismeja.
Laajennettua tiimiä voidaan täydentää tarpeen mukaan:
Toksikologi konsultoidaan myrkytystapauksissa. Mikrobiologi konsultoidaan epätyypillisissä infektioissa. Genetikko konsultoidaan, kun halutaan sulkea pois geneettiset syyt. Lastenhoitaja, joka on ollut läsnä osastolla, voi antaa arvokasta tietoa vanhemman ja lapsen vuorovaikutuksesta.
11.3.2 Prosessikuvaus
Vaihe 1: Tapauksen tunnistaminen ja tiimin kokoaminen
Kun hälytyskriteerit täyttyvät, hoitava lääkäri ottaa yhteyttä tiimin koordinaattoriin. Koordinaattori kutsuu tiimin koolle ja jakaa taustatiedot. Alkukokous järjestetään mahdollisimman pian, mieluiten 24–48 tunnin sisällä.
Vaihe 2: Tiedonkeruu
Tiimin jäsenet keräävät tietoa omilta osaamisalueiltaan. Kaikki potilasasiakirjat kerätään kattavasti kaikilta hoitotahoilta. Lastensuojelun mahdolliset aiemmat kontaktit selvitetään. Lapsi kuullaan ja arvioidaan. Vanhemman käyttäytymistä havainnoidaan.
Vaihe 3: Tietojen analysointi
Tiimi kokoontuu analysoimaan kerätyn tiedon. Jokainen jäsen esittelee omat havaintonsa. Ristiriidat ja epäjohdonmukaisuudet tunnistetaan. Kokonaiskuva muodostetaan yhdistämällä eri näkökulmat.
Vaihe 4: Johtopäätökset ja suositukset
Tiimi tekee yhteisen arvion tilanteesta. Suositukset dokumentoidaan selkeästi. Vastuunjako jatkotoimenpiteistä sovitaan. Seurantasuunnitelma laaditaan.
Vaihe 5: Seuranta
Tiimi seuraa tilanteen kehittymistä. Säännölliset seurantakokoukset järjestetään. Suunnitelmaa päivitetään tarpeen mukaan.
11.3.3 Tiedonkulun varmistaminen
Tiedonkulku on kriittinen tekijä FDIA:n tunnistamisessa. Puutteellinen tiedonkulku mahdollistaa tekijän "lääkärishoppailun" ja kokonaiskuvan hajoamisen.
Keskitetty potilastietorekisteri:
Kaikkien hoitokontaktien tulee näkyä keskitetysti. Järjestelmän tulee hälyttää automaattisesti, kun lapsi on käynyt useissa eri sairaaloissa lyhyen ajan sisällä. Hälytysrajat tulee määritellä ja testata.
Tiedonvaihtosopimukset:
Eri organisaatioiden väliset tiedonvaihtosopimukset tulee olla kunnossa. Juridinen perusta tiedonvaihdolle tulee varmistaa etukäteen, ei sitten kun tilanne on akuutti.
Dokumentaatiostandardit:
Dokumentaation tulee olla yhdenmukaista ja kattavaa. Objektiiviset havainnot tulee erottaa subjektiivisista tulkinnoista. Vanhemman kertomus tulee kirjata kertomuksena, ei faktana.
11.4 Lastensuojelun protokollat
11.4.1 Narratiivin lähteen kriittinen arviointi
Kun lastensuojeluun tulee ilmoitus tai huoltoriitaan liittyvä asia, narratiivin lähteen kriittinen arviointi on välttämätöntä. Kuka kertoo tarinan ja miksi?
Arvioitavat kysymykset:
Kuka teki ensimmäisen ilmoituksen tai nosti asian esiin? Onko ilmoittajalla omaa intressiä asiassa, kuten huoltoriita? Mikä on ilmoituksen ajoitus suhteessa muihin tapahtumiin, kuten eroprosessiin tai oikeuskäsittelyyn?
Onko kyseessä toistuva kaava? Onko samasta kohteesta tehty useita ilmoituksia, jotka ovat osoittautuneet perusteettomiksi? Onko ilmoittaja tehnyt vastaavia ilmoituksia muista henkilöistä?
Millainen on ilmoittajan oma käyttäytyminen? Onko hän yhteistyökykyinen vai vaativa? Onko hänen kertomuksensa johdonmukainen vai ristiriitainen? Onko hänen reaktionsa tilanteeseen oikeasuhtainen?
11.4.2 Molemminpuolinen arviointi
FDIA-epäilyissä ja huoltoriidoissa molemmat vanhemmat tulee arvioida, ei vain se, jota syytetään. Tekijä saattaa olla juuri se, joka tekee syytöksiä.
Arvioinnin kohteet:
Molempien vanhempien psykologinen profiili tulee arvioida. Miten kumpikin vanhempi suhtautuu lapseen? Miten kumpikin vanhempi suhtautuu toiseen vanhempaan? Onko merkkejä manipulatiivisesta käyttäytymisestä?
Molempien vanhempien kertomusten johdonmukaisuus tulee tarkistaa. Ovatko kertomukset sisäisesti johdonmukaisia? Ovatko ne yhdenmukaisia ulkoisten todisteiden kanssa? Onko kertomuksissa ristiriitaisuuksia?
Dokumentaation laatu tulee arvioida kriittisesti. Onko toinen vanhempi dokumentoinut poikkeuksellisen huolellisesti? Tämä voi olla hälytysmerkki, ei merkki luotettavuudesta.
11.4.3 Lapsen kuuleminen
Lapsen kuuleminen on keskeinen osa arviointia, mutta se vaatii erityisosaamista.
Kuulemisen periaatteet:
Lapsi tulee kuulla yksin, ilman kummankaan vanhemman läsnäoloa. Kuuleminen tulee toistaa eri ajankohtina ja mieluiten eri ammattilaisten toimesta. Vertailu kertoo, onko kertomus johdonmukainen vai "opittu".
Kuulemisen tulee olla ikätasoista ja ei-johdattelevaa. Avoimet kysymykset ovat parempia kuin suljetut. Lapsen omia sanoja tulee käyttää jatkokysymyksissä.
Kuuleminen tulee dokumentoida tarkasti, mieluiten nauhoittaa. Dokumentaation tulee sisältää sekä lapsen sanat että kuulemisen konteksti.
XII. UHRIN TOIMINTAOHJE: DOKUMENTOINTI JA TIEDONHANKINTA
12.1 Dokumentoinnin merkitys
12.1.1 Miksi dokumentointi on ratkaisevaa
FDIA-tapausten selvittäminen vaatii todisteita. Ilman dokumentaatiota kyse on sana sanaa vastaan -tilanteesta, jossa tekijällä on usein etulyöntiasema. Tekijä on tyypillisesti valmistautunut, kun taas uhri herää tilanteeseen liian myöhään.
Viranomaisten resurssit ovat rajalliset. He eivät voi tutkia jokaista epäilyä syvällisesti. Käytännössä vastuu todisteiden keräämisestä siirtyy usein uhrille tai uhrin puolustajalle. Tämä ei ole oikein, mutta se on todellisuus.
Kirjausten ja todellisuuden väliset ristiriidat voivat olla merkittäviä. Viralliset dokumentit eivät aina vastaa sitä, mitä todella tapahtui. Uhrin oma dokumentaatio voi paljastaa nämä ristiriidat.
12.1.2 Mitä dokumentoida
Tapahtumat kronologisesti:
Pidä päiväkirjaa tapahtumista. Kirjaa päivämäärä, kellonaika ja paikka. Kirjaa, ketkä olivat läsnä. Kirjaa, mitä tapahtui mahdollisimman tarkasti ja objektiivisesti.
Oireet ja niiden ajankohdat:
Kirjaa lapsen oireet tarkasti. Milloin oireet alkoivat? Kuka oli paikalla? Milloin oireet loppuivat? Kirjaa erityisesti, muuttuuko lapsen vointi sen mukaan, kuka häntä hoitaa.
Kontaktit viranomaisiin ja ammattilaisiin:
Dokumentoi kaikki kontaktit terveydenhuoltoon, lastensuojeluun, poliisiin ja oikeusjärjestelmään. Kirjaa, kenen kanssa puhuit, milloin ja mistä. Kirjaa, mitä sovittiin tai päätettiin.
Ristiriidat eri lähteiden välillä:
Kun saat virallisia dokumentteja, vertaa niitä omiin muistiinpanoihisi. Kirjaa kaikki ristiriidat ylös. Nämä ristiriidat voivat olla ratkaisevia myöhemmin.
12.2 Tiedoksisaantipyynnöt
12.2.1 Oikeus omiin tietoihin
Jokaisella on oikeus saada tietää, mitä hänestä on kirjattu viranomaisten rekistereihin. Tämä oikeus perustuu sekä kansalliseen lainsäädäntöön että EU:n tietosuoja-asetukseen (GDPR).
Potilastiedot:
Sinulla on oikeus saada kopio kaikista potilastiedoistasi ja lapsesi potilastiedoista, jos olet huoltaja. Tiedot voi pyytää suoraan hoitolaitokselta tai Omakanta-palvelun kautta. Pyydä nimenomaisesti kaikki tiedot, mukaan lukien konsultaatiokirjaukset ja sisäiset muistiot.
Lastensuojelun asiakirjat:
Jos perheesi on lastensuojelun asiakas, sinulla on oikeus nähdä asiakirjat. Pyyntö tehdään kirjallisesti sille hyvinvointialueelle, joka on käsitellyt asiaa. Tiedot tulee antaa viivytyksettä.
Muut viranomaiskirjaukset:
Myös muut viranomaiset, kuten poliisi, tuomioistuimet ja koulutuslaitokset, pitävät rekistereitä. Sinulla on oikeus tietää, mitä sinusta on kirjattu.
12.2.2 Pyyntöjen tekeminen systemaattisesti
Kirjallinen muoto:
Tee kaikki pyynnöt kirjallisesti, mieluiten sähköpostilla tai kirjatulla kirjeellä. Kirjallinen pyyntö jättää jäljen ja voit todistaa tehneesi sen.
Aikaleima ja kuittaus:
Merkitse muistiin, milloin lähetit pyynnön. Pyydä vastaanottokuittaus. Seuraa, vastattiinko pyyntöösi määräajassa.
Kaikkien relevanttien tahojen kattaminen:
Tee pyyntö kaikille tahoille, joilla saattaa olla tietoja. Älä oleta, että tieto kulkee organisaatioiden välillä. Jokaiselle taholle on tehtävä erillinen pyyntö.
12.2.3 Kirjausten tarkistaminen
Vertailu omiin havaintoihin:
Kun saat asiakirjat, lue ne huolellisesti. Vertaa niitä omiin muistiinpanoihisi. Kirjaa kaikki eroavaisuudet.
Ristiriitojen tunnistaminen:
Etsi ristiriitoja sekä asiakirjojen ja todellisuuden välillä että eri asiakirjojen kesken. Ovatko päivämäärät oikein? Ovatko läsnäolijat kirjattu oikein? Vastaako kirjattu keskustelu sitä, mitä muistat puhutun?
Virheellisten merkintöjen korjauspyynnöt:
Sinulla on oikeus pyytää virheellisten tietojen korjaamista. Tee korjauspyyntö kirjallisesti ja yksilöi tarkasti, mikä tieto on virheellinen ja mikä olisi oikea tieto. Säilytä kopio pyynnöstä ja mahdollisesta vastauksesta.
12.3 Ulkopuolinen tuki
12.3.1 Lainopillisen avun hankkiminen varhain
FDIA-tapaukset ovat juridisesti monimutkaisia. Lainopillinen apu on lähes välttämätön ja se tulisi hankkia mahdollisimman varhain.
Miksi ajoissa toimiminen on kriittistä:
Todisteiden kerääminen on tehokkaampaa, kun tilanne on tuore. Juridiset määräajat voivat umpeutua. Tekijä saattaa tuhota todisteita tai vaikuttaa todistajiin. Varhainen juridinen neuvonta voi estää virheitä, joita on vaikea korjata myöhemmin.
Minkälaista osaamista tarvitaan:
Etsi asianajaja, jolla on kokemusta perhe- ja lastensuojeluoikeudesta. Vielä parempi on, jos hänellä on kokemusta kaltoinkohtelutapauksista tai FDIA:sta. Älä tyydy ensimmäiseen asianajajaan, vaan etsi oikea osaaja.
12.3.2 Materiaalin toimittaminen luotettavalle taholle
Tiedon turvaaminen:
Kaikki keräämäsi dokumentaatio tulisi olla tallessa useassa paikassa. Älä säilytä tietoja vain yhdessä paikassa, josta ne voivat hävitä tai joutua vääriin käsiin.
Kokonaisuuden hallinta:
Luotettava ulkopuolinen taho, kuten asianajaja, voi auttaa kokonaisuuden hallinnassa. Hän näkee tilanteen objektiivisesti ja voi tunnistaa asioita, joita et itse huomaa.
Objektiivisen arvioinnin mahdollistaminen:
Ulkopuolinen taho voi arvioida todisteita objektiivisesti. Hän voi kertoa, mikä on vahvaa näyttöä ja mikä ei, mihin kannattaa keskittyä ja mistä kannattaa luopua.
12.3.3 Tukiverkostojen merkitys
Emotionaalinen tuki:
FDIA-tapauksissa taisteleminen on emotionaalisesti äärimmäisen kuormittavaa. Tarvitset ihmisiä, jotka tukevat sinua ja uskovat sinuun. Älä yritä selvitä yksin.
Käytännön apu:
Todisteiden kerääminen, asiakirjojen hankkiminen ja oikeusprosesseihin valmistautuminen vie valtavasti aikaa. Käytännön apu arkiasioissa vapauttaa aikaa olennaiseen.
Todistajat tapahtumille:
Luotettavat henkilöt, jotka ovat nähneet tapahtumia, voivat toimia todistajina. Heidän havaintonsa voivat vahvistaa kertomustasi.
12.4 Viranomaiskontaktit
12.4.1 Selkeä, asiallinen viestintä
Faktoihin keskittyminen:
Viranomaisille puhuessa keskity faktoihin. Kerro, mitä tapahtui, milloin ja missä. Vältä tulkintoja ja spekulaatioita. Anna viranomaisten tehdä omat johtopäätöksensä.
Emotionaalisen reaktiivisuuden välttäminen:
Vaikka tilanne on tuskallinen, yritä pysyä rauhallisena viranomaisten kanssa asioidessasi. Emotionaaliset purkaukset voivat vahvistaa tekijän rakentamaa narratiivia sinusta epävakaana henkilönä.
Kirjallisen muodon suosiminen:
Käytä kirjallista viestintää aina kun mahdollista. Sähköposti jättää jäljen. Puhelinkeskustelut unohtuvat tai muistetaan väärin.
12.4.2 Oman toiminnan dokumentointi
Dokumentoi myös oma toimintasi. Pidä kirjaa kaikista lähettämistäsi viesteistä ja säilytä kopiot. Merkitse muistiin, milloin lähetit minkäkin viestin. Säilytä vastaukset ja merkitse, milloin ne saapuivat. Tämä dokumentaatio voi olla arvokasta, jos joudut myöhemmin osoittamaan, mitä olet tehnyt ja milloin.
XIII. AMMATTILAISTEN KOULUTUS JA OSAAMISEN KEHITTÄMINEN
13.1 Peruskoulutuksen uudistaminen
13.1.1 FDIA:n sisällyttäminen opetussuunnitelmiin
FDIA:n tunnistaminen tulisi sisällyttää kaikkien relevanttien ammattikuntien peruskoulutukseen.
Lääketieteen koulutus:
Lääketieteen opiskelijoiden tulisi oppia FDIA:n perusteet, tunnusmerkit ja diagnostiset haasteet. Koulutuksen tulisi sisältää tapausesimerkkejä ja käytännön harjoituksia. Erityisesti lastenlääketieteen, lastenpsykiatrian ja päivystysmedisinan erikoistumiskoulutuksessa FDIA:n tulisi olla keskeinen aihe.
Hoitotyön koulutus:
Sairaanhoitajat ovat usein ensimmäisiä, jotka havaitsevat epäilyttäviä merkkejä. Heidän koulutuksensa tulisi sisältää FDIA:n tunnistamisen perusteet ja ohjeistus siitä, miten toimia epäilyksen herätessä.
Sosiaalityön koulutus:
Sosiaalityöntekijät kohtaavat FDIA-tapauksia lastensuojelun kontekstissa. Heidän koulutuksensa tulisi sisältää sekä FDIA:n tunnistaminen että sen erottaminen huoltoriidasta ja vieraannuttamisesta.
13.1.2 Manipulaation tunnistamisen taidot
Manipulaation tunnistaminen on taito, jota voidaan opettaa. Se ei tarkoita paranoidista suhtautumista kaikkiin vanhempiin, vaan terveyttä ammatillista skeptisyyttä.
Psykopaattisten piirteiden ymmärtäminen:
Ammattilaisten tulisi ymmärtää, miten psykopaattiset piirteet ilmenevät käyttäytymisessä. Pinnallinen charmi, empatian puute, vastuun ulkoistaminen ja manipulatiivisuus ovat tunnistettavia piirteitä, kun niitä osaa etsiä.
Charmin ja uskottavuuden kriittinen arviointi:
Ammattilaisten tulisi oppia kyseenalaistamaan omat ensivaikutelmansa. Se, että vanhempi on miellyttävä ja vakuuttava, ei tarkoita, ettei hän voisi olla kaltoinkohtelija. Charmi voi olla naamio.
13.2 Täydennyskoulutus
13.2.1 Moniammatillinen yhteistyökoulutus
Ammattilaisten tulisi harjoitella yhdessä, yli ammattikuntarajojen. Yhteisharjoittelu parantaa tiedonkulkua, luo yhteisen kielen ja auttaa ymmärtämään toisten ammattilaisten näkökulmia.
Moniammatilliset simulaatioharjoitukset, joissa käsitellään FDIA-tapauksia, ovat erityisen hyödyllisiä. Ne paljastavat tiedonkulun katkokset ja harjoituttavat yhteistyötä.
13.2.2 Tapausesimerkkeihin perustuva oppiminen
Kansainväliset tapausesimerkit tarjoavat arvokasta oppimateriaalia. Dokumentoidut tapaukset, joissa FDIA on tunnistettu tai jäänyt tunnistamatta, opettavat, mitä merkkejä tulisi etsiä ja mitä virheitä välttää.
Tunnistamisen harjoittelu todellisten tapausten pohjalta on tehokkaampaa kuin pelkkä teoreettinen opetus. Se tekee ilmiöstä konkreettisen ja auttaa ammattilaisia soveltamaan tietoa käytäntöön.
13.3 Asenteiden muutos
13.3.1 Kieltämisen ylittäminen
Psykologisten esteiden tiedostaminen on ensimmäinen askel niiden ylittämisessä. Ammattilaiset voivat oppia tunnistamaan omat kognitiiviset vinoumansa ja kyseenalaistamaan ne.
Lapsen etu on ensisijainen. Kun ammattilaiset sisäistävät tämän periaatteen syvällisesti, he ovat valmiimpia kohtaamaan epämiellyttäviä totuuksia. Lapsen suojeleminen on tärkeämpää kuin vanhemman tunteiden säästäminen.
13.3.2 Rohkeus puuttua
Ilmoitusvelvollisuuden tulee olla selkeä. Ammattilaisten tulee tietää, milloin ja miten tehdä ilmoitus epäilytapauksissa. Epävarmuus lamaannuttaa, kun taas selkeät ohjeet rohkaisevat toimimaan.
Ammattilaisia tulee suojata hyvässä uskossa tehdyiltä ilmoituksilta. Jos ammattilainen pelkää oikeudellisia seuraamuksia ilmoituksesta, hän ei tee ilmoitusta. Järjestelmän tulee suojata niitä, jotka toimivat lapsen edun mukaisesti.
XIV. RAKENTEELLISET UUDISTUSEHDOTUKSET
14.1 Tietojärjestelmien kehittäminen
14.1.1 Keskitetty potilastietorekisteri
Nykyinen potilastietojen fragmentaatio mahdollistaa "lääkärishoppailun" ja estää kokonaiskuvan muodostamisen. Keskitetty rekisteri, johon kaikki hoitokontaktit kirjautuvat, on välttämätön.
Rekisterin tulisi sisältää automaattiset hälytykset epäilyttävistä kuvioista. Jos lapsi on käynyt viidessä eri sairaalassa puolen vuoden aikana samoilla oireilla, järjestelmän tulisi hälyttää. Jos lapsella on useita diagnooseja, jotka eivät selitä kokonaisuutta, järjestelmän tulisi hälyttää.
Tietosuoja on huomioitava, mutta se ei saa estää lapsen suojelua. Lapsen henki ja terveys ovat tärkeämpiä kuin tekijän yksityisyys.
14.1.2 Tiedonkulun parantaminen
Erikoisalojen välisen kommunikaation tulee parantua. Kun lapsi on usean erikoisalan potilaana, jonkun tulee koordinoida kokonaisuutta. Automaattiset ilmoitukset muiden erikoisalojen käynneistä auttaisivat.
Terveydenhuollon ja lastensuojelun rajapintojen tulee olla saumattomat. Tiedonvaihdon tulee olla sujuvaa molempiin suuntiin. Juridiset esteet tiedonvaihdolle tulee poistaa, kun kyseessä on lapsen suojelu.
14.2 Lastensuojelun uudistaminen
14.2.1 Dokumentaatiovaatimusten tiukentaminen
Lastensuojelun dokumentaation tulee perustua tosiseikkoihin, ei mielipiteisiin tai huoliin. Jokaisen väitteen tulee perustua havaintoon, joka on dokumentoitu. Subjektiiviset tulkinnat tulee erottaa selkeästi objektiivisista havainnoista.
Päätösten perusteiden tulee olla selkeitä ja jäljitettäviä. Jokaisen päätöksen tulee perustua dokumentoituihin tosiseikkoihin. Päätöksen lukijan tulee voida ymmärtää, miten johtopäätökseen on päädytty.
14.2.2 Riippumattoman valvonnan vahvistaminen
Lastensuojelun päätöksiä tulee valvoa riippumattomasti. Ulkopuolinen arviointi parantaa laatua ja ehkäisee virheitä. Valitusten käsittelyn tulee olla tehokasta ja oikeudenmukaista.
Säännölliset auditoinnit tunnistavat järjestelmätason ongelmia. Ne paljastavat, toimivatko protokollat käytännössä vai vain paperilla.
14.2.3 Lapsen itsenäisen puhevallan vahvistaminen
Lapsen äänen tulee kuulua päätöksenteossa. Lapsella tulee olla oikeus tulla kuulluksi itsenäisesti, ilman vanhempiensa läsnäoloa. Lapsen näkemykset tulee dokumentoida ja ottaa huomioon.
Riippumattomat edustajat, kuten edunvalvojat tai lapsiasiamiehet, voivat puolustaa lapsen etua silloin, kun vanhemmat eivät sitä tee. Tällaisten edustajien käytön tulisi olla laajempaa FDIA-epäilyissä.
14.3 Tutkimuksen resursointi
14.3.1 Kansallinen tutkimusohjelma
Suomeen tarvitaan kansallinen tutkimusohjelma FDIA:sta. Ohjelman tulisi sisältää esiintyvyystutkimuksen, joka selvittää, kuinka yleistä FDIA on Suomessa. Tunnistamiskriteerien kehittäminen suomalaiseen kontekstiin on tarpeen. Seurantajärjestelmän luominen mahdollistaisi tapausten systemaattisen dokumentoinnin.
Tutkimusohjelma vaatii resursseja, mutta se on investointi lasten turvallisuuteen. Ilman tutkimusta emme tiedä, mitä emme tiedä.
14.3.2 Pohjoismainen yhteistyö
Pohjoismaat jakavat samankaltaisen yhteiskuntarakenteen ja arvopohjan. Vertaileva tutkimus Pohjoismaiden välillä voisi paljastaa, mitkä käytännöt toimivat parhaiten.
Parhaiden käytäntöjen jakaminen hyödyttää kaikkia. Jos Ruotsissa on kehitetty toimiva protokolla, sitä ei tarvitse keksiä uudelleen Suomessa. Yhteistyö säästää resursseja ja nopeuttaa kehitystä.
XV. JOHTOPÄÄTÖKSET
15.1 Monikerroksinen ongelma
FDIA:n tunnistamisen epäonnistuminen Suomessa ei ole yksittäinen puute, vaan monikerroksinen ongelma, joka ulottuu yksilötasolta poliittiselle tasolle.
15.1.1 Yksilötaso
Yksilötasolla FDIA-tekijät toimivat tietoisesti ja suunnitelmallisesti. He manipuloivat järjestelmää, rakentavat narratiiveja ja hyödyntävät luottamusta. Heidän toimintansa on usein pitkäkestoista ja huolellisesti peiteltyä.
Tekijöiden psykopaattiset piirteet mahdollistavat manipulaation. Empatian puute, pinnallinen charmi ja vastuun ulkoistaminen ovat työkaluja, joilla he hallitsevat sekä uhria että järjestelmää.
15.1.2 Ammattilaiset
Ammattilaiset kohtaavat tunnistamisen esteitä, jotka ovat sekä tiedollisia että psykologisia. Koulutus ei anna valmiuksia FDIA:n tunnistamiseen. Psykologiset esteet, kuten kognitiivinen dissonanssi ja kieltäminen, vaikeuttavat epäilyn heräämistä.
Ammattilaiset toimivat myös resurssien ja ajan puutteessa. He eivät voi paneutua jokaiseen tapaukseen syvällisesti, vaikka haluaisivat. Järjestelmä ei tue heitä tunnistamaan FDIA:ta.
15.1.3 Instituutiot
Instituutiot kärsivät siilorakenteesta, tiedonkulun katkoksista ja yhteisen koordinaation puutteesta. Terveydenhuolto, lastensuojelu ja oikeusjärjestelmä toimivat erillään ja kukaan ei näe kokonaiskuvaa.
Institutionaalinen inertia estää muutosta. Vakiintuneet käytännöt ovat juurtuneet syvälle ja niiden muuttaminen vaatii valtavasti energiaa ja resursseja.
15.1.4 Poliittinen järjestelmä
Poliittisella tasolla FDIA:ta ei ole priorisoitu. Tutkimusta ei rahoiteta, protokollia ei kehitetä, eikä vastuuta oteta. Vastaukset kirjallisiin kysymyksiin ovat epämääräisiä ja konkreettiset toimenpiteet puuttuvat.
EIT:n tuomiot osoittavat rakenteellisia ongelmia, mutta niiden täytäntöönpano viivästyy. Tämä viittaa siihen, että poliittinen tahto muutokseen on heikko.
15.2 Peittely, osaamattomuus vai laiminlyönti?
Analyysin perusteella FDIA:n tunnistamisen epäonnistuminen johtuu eri tekijöistä eri tasoilla.
| Taso | Peittely | Osaamattomuus | Laiminlyönti |
|---|---|---|---|
| Yksilö (tekijät) | Kyllä | Ei | Ei |
| Ammattilaiset | Osittain (itsesuojelu) | Kyllä | Osittain |
| Instituutiot | Osittain (imagosuojelu) | Kyllä | Osittain |
| Poliittinen | Osittain | Osittain | Kyllä |
Tekijät peittelevät tietoisesti. Heidän toimintansa on suunnitelmallista ja tavoitteellista.
Ammattilaiset kärsivät pääasiassa osaamattomuudesta. Heillä ei ole koulutusta eikä työkaluja tunnistamiseen. Osittainen peittely ilmenee itsesuojeluna: he eivät halua nähdä sitä, mikä on epämiellyttävää.
Instituutiot ovat osaamattomia rakenteellisella tasolla. Järjestelmät eivät tue tunnistamista. Osittainen peittely ilmenee imagosuojeluna: ongelmat halutaan piilottaa.
Poliittinen taso syyllistyy laiminlyöntiin. Ongelma on tiedossa, mutta toimenpiteitä ei tehdä. Resursseja ei kohdenneta, vastuuta ei oteta.
Lopputulos on sama riippumatta siitä, onko kyse tietoisesta peittelystä, osaamattomuudesta vai laiminlyönnistä: uhrien, erityisesti lasten, oikeusturva jää systemaattisesti toteutumatta.
15.3 Muutoksen välttämättömyys
15.3.1 Lapsen ehdoton oikeus suojeluun
Lapsen oikeus elämään, terveyteen ja turvallisuuteen on ehdoton. Se on kirjattu kansainvälisiin ihmisoikeussopimuksiin, Suomen perustuslakiin ja lukuisiin lakeihin. Tämä oikeus ei ole neuvoteltavissa.
Kun järjestelmä epäonnistuu suojelemaan lasta, se rikkoo tätä perustavanlaatuista oikeutta. Jokainen tunnistamatta jäänyt FDIA-tapaus on epäonnistuminen, josta järjestelmä kantaa vastuun.
15.3.2 Järjestelmän on voitettava oma kieltämisensä
Chris Hobbsin sanat ovat yhtä ajankohtaisia kuin ne olivat vuosikymmeniä sitten: "Kun kyseessä on kaltoinkohtelu, lapsen tehokkaan suojelun pääasiallisin este on edelleen ongelman kieltäminen sen kaikissa muodoissaan."
Kieltäminen on psykologisesti ymmärrettävää. On helpompi uskoa, ettei pahaa tapahdu, kuin kohdata tuskallinen totuus, mutta kieltäminen on ylellisyys, johon lapsilla ei ole varaa. Aikuisten tehtävä on suojella lapsia, vaikka se olisi vaikeaa.
Järjestelmän on voitettava oma kieltämisensä. Sen on uskallettava nähdä, mitä on nähtävissä. Sen on toimittava, vaikka toiminta olisi epämiellyttävää. Sen on asetettava lasten turvallisuus kaiken muun edelle.
15.3.3 Muutos alkaa tunnistamisesta
Muutos on mahdollinen, mutta se vaatii tietoisia päätöksiä ja määrätietoista toimintaa.
Tunnistaminen alkaa tiedosta. Tätä artikkelia kirjoittaessa on käynyt ilmi, kuinka vähän suomalaista tietoa FDIA:sta on saatavilla. Tämä tulee muuttua.
Tieto alkaa tutkimuksesta. Suomeen tarvitaan kansallinen tutkimusohjelma, joka selvittää FDIA:n esiintyvyyden, kehittää tunnistamiskriteerit ja luo seurantajärjestelmän.
Tutkimus alkaa poliittisesta päätöksestä. Jonkun on päätettävä, että FDIA:ta tutkitaan ja siihen kohdennetaan resursseja. Tämä päätös on tehtävä nyt.
Jokainen päivä, jona päätöstä lykätään, on päivä, jona joku lapsi kärsii tunnistamattomasta kaltoinkohtelusta. Jokainen vuosi ilman toimenpiteitä on vuosi, jona tieto ei kerry ja käytännöt eivät kehity.
Aika toimia on nyt.
XVI. LÄHDELUETTELO
Kansainväliset tutkimukset ja julkaisut
American Psychiatric Association (2013). Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5). Washington, DC: American Psychiatric Publishing.
Bass, C. & Glaser, D. (2014). Early recognition and management of fabricated or induced illness in children. The Lancet, 383(9926), 1412–1421.
Flaherty, E.G. & MacMillan, H.L. (2013). Caregiver-fabricated illness in a child: A manifestation of child maltreatment. Pediatrics, 132(3), 590–597.
Galvin, H.K., Newton, A.W. & Vandeven, A.M. (2005). Update on Munchausen syndrome by proxy. Current Opinion in Pediatrics, 17(2), 252–257.
Sheridan, M.S. (2003). The deceit continues: An updated literature review of Munchausen syndrome by proxy. Child Abuse & Neglect, 27(4), 431–451.
Southall, D.P., Plunkett, M.C., Banks, M.W., Falkov, A.F. & Samuels, M.P. (1997). Covert video recordings of life-threatening child abuse: Lessons for child protection. Pediatrics, 100(5), 735–760.
World Health Organization (2019). International Classification of Diseases, 11th Revision (ICD-11). Geneva: WHO.
Yates, G. & Bass, C. (2017). The perpetrators of medical child abuse (Munchausen syndrome by proxy): A systematic review of 796 cases. Child Abuse & Neglect, 72, 45–53.
Suomalaiset viranomaislähteet ja julkaisut
Humppi, S-M. & Ellonen, N. (2010). Lapsiin kohdistuva väkivalta ja hyväksikäyttö: Tapausten tunnistaminen, rikosprosessi ja viranomaisten yhteistyö. Poliisiammattikorkeakoulun tutkimuksia 40. Tampere: Poliisiammattikorkeakoulu.
Ihmisoikeuskeskus (2021). Katsaus ihmisoikeussopimusten valvontaelinten Suomea koskeviin ratkaisuihin ja suosituksiin. Helsinki: Ihmisoikeuskeskus.
Lääkäriliitto (2021). Lääkärin etiikka. Helsinki: Suomen Lääkäriliitto.
Sosiaali- ja terveysministeriö (2016). Lastensuojelun sijaishuollon epäkohdat ja lasten kaltoinkohtelu 1937–1983. Selvitysraportti. Helsinki: STM.
Sosiaali- ja terveysministeriö (2023). Trauma- ja väkivaltatietoinen sijaishuolto: Opas lastensuojelun sijaishuollon ammattilaisille. Helsinki: STM.
Suomen Lääkärilehti (2018). Lapselle sepitetty tai aiheutettu sairaus. Katsausartikkeli. Suomen Lääkärilehti, 73(36), 1962–1967.
Terveyden ja hyvinvoinnin laitos (2022). Lastensuojelun käsikirja. Helsinki: THL.
Euroopan ihmisoikeustuomioistuin
Euroopan ihmisoikeustuomioistuin: K.A. vastaan Suomi (2003). HUDOC-tietokanta.
Euroopan ihmisoikeustuomioistuin: Suomea koskevat ratkaisut 1994–2023. HUDOC-tietokanta.
Euroopan neuvosto (2021). Suomea koskevien EIT-tuomioiden täytäntöönpanon seuranta. Strasbourg: Euroopan neuvosto.
Eduskunnan asiakirjat
Kirjallinen kysymys KK 471/2016 vp: Huoltokiusaaminen ja vieraannuttaminen. Eduskunta.
Kirjallinen kysymys KK 283/2017 vp: Lastensuojelun selvitysvelvollisuus. Eduskunta.
Perustuslakivaliokunnan lausunto 5/2014, HE 164/2014 Hallituksen esitys eduskunnalle sosiaalihuoltolaiksi.
Järjestölähteet
Isät lasten asialla ry (2020). Huoltokiusaaminen Suomessa: Selvitys tilanteesta ja kehittämistarpeista.
Lasten Oikeudet ry (2021). Vieraannuttaminen lastensuojelussa: Tunnistaminen ja puuttuminen.
Lastensuojelun Keskusliitto (2019). Lastensuojelun laatusuositukset. Helsinki: LSKL.
Muut lähteet
MDPI (2025). When Care Becomes Abuse: A Forensic–Medical Perspective on Munchausen Syndrome by Proxy. Forensic Sciences, 5(1), 1–15.
Oranga Tamariki – Ministry for Children, New Zealand (2021). Medical Child Abuse: Practice Guide. Wellington: Oranga Tamariki.
Royal College of Paediatrics and Child Health, UK (2021). Perplexing Presentations (PP) / Fabricated or Induced Illness (FII) in Children: RCPCH Guidance. London: RCPCH.
LIITTEET
Liite 1: Diagnostinen tarkistuslista ammattilaisille
Käytä tätä listaa, kun epäilet FDIA:ta. Merkitse havaitsemasi kohdat.
Lapsen oireet ja hoitohistoria
☐ Oireet ovat pitkittyneitä ja selittämättömiä
☐ Oireet eivät vastaa tunnettujen sairauksien kuvaa
☐ Oireet eivät reagoi odotetusti hoitoon
☐ Oireet ilmenevät vain yhden hoitajan läsnä ollessa
☐ Oireet lievittyvät tai häviävät sairaalahoidon aikana
☐ Oireet palaavat tai pahenevat kotiutumisen jälkeen
☐ Lapsi on käynyt useissa eri sairaaloissa samankaltaisilla oireilla
☐ Lapsella on useita diagnooseja, jotka eivät selitä kokonaisuutta
☐ Lapsella on ollut lukuisia tutkimuksia ja toimenpiteitä
Vanhemman käyttäytyminen
☐ Vanhempi vaikuttaa poikkeuksellisen kiinnostuneelta lääketieteellisistä yksityiskohdista
☐ Vanhempi käyttää lääketieteellistä terminologiaa sujuvasti
☐ Vanhempi vastustaa kotiutusta, vaikka lapsen vointi on parantunut
☐ Vanhempi kieltäytyy separation-testistä
☐ Vanhempi kieltäytyy toksikologisesta seulonnasta
☐ Vanhempi vaihtaa toistuvasti lääkäriä
☐ Vanhempi esittää ristiriitaisia kertomuksia eri ammattilaisille
☐ Vanhemmalla on terveydenhuoltoalan koulutusta tai työkokemusta
Perhetilanne
☐ Perheessä on meneillään huoltoriita
☐ Vanhempi syyttää toista vanhempaa lapsen ongelmista
☐ Perheessä on aiemmin tapahtunut selittämättömiä lapsikuolemia
☐ Sisaruksilla on ollut samankaltaisia selittämättömiä oireita
Jos usea kohta täyttyy, konsultoi kollegaa ja harkitse moniammatillisen tiimin kokoamista.
Liite 2: Hälytysmerkkien tunnistaminen (toimintakaavio)
LÄHTÖKOHTA: Lapsella selittämättömiä, toistuvia oireita
↓
KYSYMYS 1: Ovatko oireet kestäneet > 3 kk ilman diagnoosia?
EI → Jatka tavanomaista diagnostiikkaa
KYLLÄ → Siirry kysymykseen 2
↓
KYSYMYS 2: Lievittyvätkö oireet lapsen ollessa erossa tietystä hoitajasta?
EI TAI EI TIETOA → Järjestä valvottu osastojakso seurantaa varten
KYLLÄ → Siirry kysymykseen 3
↓
KYSYMYS 3: Vastustaako hoitaja separation-testiä tai toksikologista seulontaa?
EI → Suorita tutkimukset jatka arviointia
KYLLÄ → Välitön FDIA-epäily, kokoa moniammatillinen tiimi
↓
TOIMENPITEET FDIA-EPÄILYSSÄ:
1. Älä kerro epäilystä epäillylle hoitajalle
2. Dokumentoi havainnot huolellisesti
3. Konsultoi lastensuojelua
4. Kokoa moniammatillinen tiimi
5. Suorita laajennettu toksikologinen seulonta
6. Järjestä separation test kontrolloiduissa olosuhteissa
7. Kuule lasta ilman hoitajan läsnäoloa
Liite 3: Protokollakuvaukset taulukkomuodossa
Toksikologinen seulontaprotokolla
| Tutkimus | Indikaatio | Mitä paljastaa | Huomioitavaa |
|---|---|---|---|
| Laajennettu virtsaseulonta | Kaikki epäilytapaukset | Yleiset myrkyt ja lääkeaineet | Lyhyt havaitsemisikkuna |
| Hiusnäyte | Kroonisen altistuksen epäily | Altistushistoria kuukausien ajalta | Kallis, vaatii erikoislaboratorion |
| Insuliini + C-peptidi | Hypoglykemia | Ulkoinen vs. endogeeninen insuliini | Näyte otettava hypoglykemian aikana |
| LC-MS/GC-MS | Negatiivinen perusseulonta mutta vahva epäily | Harvinaiset myrkyt ja lääkkeet | Vaatii erikoislaboratorion |
| Elektrolyyttipaneeli | Kouristukset, sekavuus | Suola- ja elektrolyyttimanipulaatio | Huomioi normaaliarvot |
Separation test -protokolla
| Vaihe | Toimenpide | Kesto | Vastuuhenkilö |
|---|---|---|---|
| 1. Suunnittelu | Tiimin kokous, protokollan laatiminen | 1 päivä | Koordinoiva lääkäri |
| 2. Valmistelu | Lapsen siirto osastolle, seurannan järjestäminen | 1 päivä | Osastonhoitaja |
| 3. Separation | Lapsi osastolla, epäilty hoitaja poissa | 5–7 päivää | Hoitohenkilökunta |
| 4. Seuranta | Oireiden dokumentointi, voinnin arviointi | Jatkuva | Hoitava lääkäri |
| 5. Arviointi | Tulosten analysointi, johtopäätökset | 1 päivä | Moniammatillinen tiimi |
Liite 4: Tiedoksisaantipyyntöjen mallipohjat
Mallipohja 1: Potilastietojen pyyntö
[Päivämäärä]
[Hoitolaitoksen nimi]
[Osoite]
ASIA: POTILASTIETOJEN LUOVUTUSPYYNTÖ
Pyydän saada jäljennökset kaikista potilastiedoista koskien:
Potilaan nimi: [Nimi]
Henkilötunnus: [Henkilötunnus]
Huoltajan nimi: [Oma nimi] (pyyntö koskee alaikäistä lastani)
Pyyntö koskee kaikkia potilastietoja, mukaan lukien:
- Potilaskertomusmerkinnät
- Laboratoriotulokset
- Kuvantamistutkimusten lausunnot
- Konsultaatiovastaukset
- Hoitotyön kirjaukset
- Mahdolliset sisäiset muistiot
Pyydän tietoja ajalta: [Alkupäivämäärä] – [Loppupäivämäärä]
Peruste: EU:n yleinen tietosuoja-asetus (GDPR) artikla 15 ja
potilaslaki (785/1992) 5 §
Pyydän toimittamaan tiedot osoitteeseen: [Osoite/Sähköposti]
Ystävällisin terveisin,
[Allekirjoitus]
[Nimenselvennys]
[Yhteystiedot]
Mallipohja 2: Lastensuojeluasiakirjojen pyyntö
[Päivämäärä]
[Hyvinvointialueen nimi]
Lastensuojelun asiakirjapyynnöt
[Osoite]
ASIA: LASTENSUOJELUN ASIAKIRJOJEN LUOVUTUSPYYNTÖ
Pyydän saada jäljennökset kaikista lastensuojelun asiakirjoista koskien:
Lapsen nimi: [Nimi]
Henkilötunnus: [Henkilötunnus]
Huoltajan nimi: [Oma nimi]
Pyyntö koskee kaikkia asiakirjoja, mukaan lukien:
- Lastensuojeluilmoitukset
- Selvitykset ja arviot
- Päätökset perusteluineen
- Asiakassuunnitelmat
- Muistiot ja kirjaukset
Peruste: Julkisuuslaki (621/1999) 11 § ja lastensuojelulaki (417/2007)
Pyydän toimittamaan asiakirjat osoitteeseen: [Osoite]
Ystävällisin terveisin,
[Allekirjoitus]
[Nimenselvennys]
[Yhteystiedot]
Liite 5: Moniammatillisen tiimin toimintaohje
Tiimin kokoaminen
- Hoitava lääkäri tunnistaa FDIA-epäilyn
- Lääkäri ottaa yhteyttä lastensuojelun sosiaalityöntekijään
- Yhdessä kutsutaan tiimi koolle 24–48 tunnin sisällä
- Tiimiin kutsutaan: lastenlääkäri, lastenpsykiatri/psykologi, sosiaalityöntekijä, tarvittaessa oikeuslääkäri
Ensimmäinen kokous
Asialista:
1. Tapauksen esittely (hoitava lääkäri)
2. Taustatiedot ja hoitohistoria (hoitava lääkäri)
3. Lastensuojelun tiedot (sosiaalityöntekijä)
4. Alustava arvio (kaikki)
5. Tutkimussuunnitelma (kaikki)
6. Vastuunjako (koordinaattori)
7. Seuraava kokous (koordinaattori)
Salassapito
- Kaikki tiimin jäsenet ovat salassapitovelvollisia
- Tietoja jaetaan vain tiimin sisällä
- Epäillylle hoitajalle ei kerrota epäilystä ennen tiimin päätöstä
- Dokumentaatio säilytetään turvallisesti
Päätöksenteko
- Päätökset tehdään konsensuksella
- Jos konsensusta ei saavuteta, asia viedään esimiehille
- Lapsen etu on ensisijainen kaikissa päätöksissä
- Päätökset ja perustelut dokumentoidaan
Tämä artikkeli on tarkoitettu ammattilaisten, tutkijoiden, päättäjien ja asiasta kiinnostuneiden käyttöön. Artikkeli perustuu kansainväliseen tutkimuskirjallisuuteen, suomalaisiin viranomaisaineistoihin ja asiantuntija-arvioihin. Artikkelin tarkoitus on lisätä tietoisuutta FDIA:sta, parantaa tunnistamista ja edistää uhrien oikeusturvan toteutumista Suomessa.